ΕΙΣΑΓΩΓΗ
Ο καρδιακός μυς απαιτεί σταθερή παροχή πλούσιου σε οξυγόνο αίματος για να τραφεί. Οι στεφανιαίες αρτηρίες αποδίδουν στην καρδιά αυτή την κρίσιμη παροχή αίματος. Εάν κάποιος ασθενής εμφανίσει στεφανιαία νόσο, ο αυλός των αρτηριών μειώνεται και το αίμα δεν ρέει τόσο καλά όσο θα έπρεπε. Οι λιπαρές ύλες, το ασβέστιο, οι πρωτεΐνες και τα φλεγμονώδη κύτταρα συσσωρεύονται εντός των αρτηριών και σχηματίζουν αθηρωματικές πλάκες διαφόρων μεγεθών.
Οι καταθέσεις πλάκας είναι σκληρές στο εξωτερικό, μαλακές και ευαίσθητες στο εσωτερικό (Abella, et al, 2005).
Όταν η πλάκα είναι σκληρή, το εξωτερικό κέλυφος παρουσιάζει ρωγμές (ρήξη της αθηρωματικής πλάκας), τα αιμοπετάλια (δισκοειδή σωματίδια στο αίμα που ενισχύουν την πήξη) έρχονται στην περιοχή, και θρόμβοι αίματος σχηματίζονται γύρω από την πλάκα. Εάν ένας θρόμβος αίματος φράξει εντελώς την αρτηρία, ο καρδιακός μυς δεν τροφοδοτείται με οξυγόνο. Μέσα σε σύντομο χρονικό διάστημα, επέρχεται ο θάνατος των κυττάρων του καρδιακού μυός, προκαλώντας μόνιμη βλάβη που ονομάζεται καρδιακή προσβολή (Rubertsson, et al, 2014).
Ενώ είναι ασυνήθιστο, η καρδιακή προσβολή μπορεί επίσης να προκληθεί από θραύση της στεφανιαίας αρτηρίας. Κατά τη διάρκεια ενός στεφανιαίου σπασμού, οι στεφανιαίες αρτηρίες περιορίζονται ή συσπώνται, μειώνοντας την παροχή αίματος στον καρδιακό μυ (ισχαιμία). Είναι δυνατό να συμβεί σε κατάσταση ηρεμίας, και μπορεί ακόμη να συμβεί σε άτομα χωρίς σημαντική εξέλιξη της στεφανιαίας νόσου (Sakamoto, et al, 2014).
Κάθε στεφανιαία αρτηρία αιματώνει μια περιοχή του καρδιακού μυός. Η ποσότητα της βλάβης του καρδιακού μυός εξαρτάται από το μέγεθος της περιοχής που δέχεται την παροχή, από την φραγμένη αρτηρία και το χρονικό διάστημα μεταξύ της ζημίας και της θεραπείας.
Η επούλωση των μυών της καρδιάς αρχίζει αμέσως μετά από μια καρδιακή προσβολή και διαρκεί περίπου οκτώ εβδομάδες. Ακριβώς όπως μια πληγή του δέρματος, θεραπεύεται και η πληγή της καρδιάς και μια ουλή θα σχηματισθεί στην κατεστραμμένη περιοχή. Όμως, ο νέος ουλώδης ιστός δεν συστέλλεται. Έτσι, η ικανότητα άντλησης της καρδιάς μειώνεται μετά από μια καρδιακή προσβολή. Η ποσότητα της απολεσμένης ικανότητας άντλησης εξαρτάται από το μέγεθος και τη θέση της ουλής (Wijdicks, et al, 2006).
Τα συμπτώματα της καρδιακής προσβολής περιλαμβάνουν:
Δυσφορία, πίεση, ένταση, ή πόνο στο στήθος, το βραχίονα, ή κάτω από το στέρνο.
Ειδικότερα:
Δυσφορία που αντανακλάται στην πλάτη, τις σιαγόνες, το λαιμό, ή το χέρι
Πληρότητα, δυσπεψία ή αίσθημα πνιγμού
Εφίδρωση, ναυτία, έμετο, ή ζάλη
Ακραία αδυναμία, άγχος, ή δυσκολία στην αναπνοή
Ταχυκαρδίες (Wik, et al, 2005)
Κατά τη διάρκεια μιας καρδιακής προσβολής, τα συμπτώματα διαρκούν 30 λεπτά ή περισσότερο και δεν ανακουφίζονται με ανάπαυση ή χορήγηση δισκίων υπογλώσσιας νιτρογλυκερίνης.
Ορισμένοι άνθρωποι παρουσιάζουν καρδιακή προσβολή χωρίς συμπτώματα («σιωπηλό» έμφραγμα του μυοκαρδίου). Το «σιωπηλό» έμφραγμα του μυοκαρδίου μπορεί να συμβεί στον οποιονδήποτε, αλλά είναι πιο κοινό μεταξύ των ανθρώπων με σακχαρώδη διαβήτη. (Putzer, et al, 2013).
Οι στόχοι της φαρμακευτικής θεραπείας είναι η πρόληψη της δημιουργίας θρόμβων, η πρόληψη της συλλογής των αιμοπεταλίων, που θα προσκολληθούν στην πλάκα, η σταθεροποίηση της πλάκας, και η αποτροπή περαιτέρω ισχαιμίας.
Ο ασθενής θα πρέπει να λάβει την κατάλληλη φαρμακευτική αγωγή, το συντομότερο δυνατό (εντός μιας ή δύο ωρών από την εμφάνιση της καρδιακής προσβολής) για να μειωθεί η έκταση της καρδιακής βλάβης. Όσο μεγαλύτερη είναι η καθυστέρηση στην έναρξη λήψης της φαρμακευτικής αγωγής, τόσο μεγαλύτερη βλάβη μπορεί να συμβεί και τόσο μικρότερο είναι το όφελος που μπορεί να προσφέρει (Zimmerman, et al,
2015).
Η αιφνίδια καρδιακή ανακοπή (SCA) είναι η κύρια αιτία θανάτου μεταξύ των ενηλίκων ηλικίας άνω των 40 ετών σε διάφορες χώρες του ανεπτυγμένου κόσμου.
Μόνο στις ΗΠΑ, περίπου 326.200 άνθρωποι όλων των ηλικιών βιώνουν μη τραυματική αιφνίδια καρδιακή ανακοπή κάθε έτος και εννέα από τα δέκα θύματα αποβιώνουν.
Στην πραγματικότητα, ο αριθμός των ατόμων που καταλήγουν κάθε χρόνο από αιφνίδια καρδιακή ανακοπή είναι περίπου ισοδύναμος με τον αντίστοιχο αριθμό των ατόμων που πεθαίνουν από νόσο Alzheimer, επιθέσεις με πυροβόλα όπλα, καρκίνο του μαστού, καρκίνο του τραχήλου της μήτρας, καρκίνο του παχέος εντέρου, διαβήτη, HIV, πυρκαγιές, τροχαία ατυχήματα, καρκίνο του προστάτη και αυτοκτονίες μαζί.
Η αιφνίδια καρδιακή ανακοπή είναι μια απειλητική για τη ζωή κατάσταση, αλλά μπορεί να αντιμετωπιστεί με επιτυχία μέσω της έγκαιρης επέμβασης με καρδιοπνευμονική αναζωογόνηση (ΚΑΡΠΑ), απινίδωση, προηγμένη καρδιακή υποστήριξη ζωής και ήπια θεραπευτική υποθερμία. Όταν οι πάροχοι υγειονομικής φροντίδας παρέμβουν εφαρμόζοντας ΚΑΡΠΑ και χρησιμοποιώντας αυτόματους εξωτερικούς απινιδωτές (ΑΕΑ/AED), τέσσερα από τα 10 θύματα κατορθώνουν να επιβιώσουν (Olsen, 2015).
Κατά μέσο όρο, μόνο το 10,6% των θυμάτων της μη τραυματικής αιφνίδιας καρδιακής ανακοπής κάθε ηλικίας κατορθώνει να επιβιώσει. Ωστόσο, όταν τα θύματα αντιμετωπίζονται γρήγορα, οι πιθανότητες επιβίωσής τους βελτιώνονται δραματικά.
Αν οι διασώστες παρέχουν ΚΑΡΠΑ και χρήση ενός AED για τη θεραπεία του θύματος πριν την άφιξη στην νοσοκομειακή μονάδα, τα ποσοστά επιβίωσης αυξάνονται κατά 38%. Για κάθε λεπτό χωρίς ΚΑΡΠΑ και απινίδωση, η ευκαιρία επιβίωσης του θύματος μειώνεται κατά 7-10% (Starr, et al, 2013).
Η καρδιοπνευμονική ανάνηψη, κοινώς γνωστή ως ΚΑΡΠΑ, είναι μια διαδικασία έκτακτης ανάγκης που εκτελείται σε μια προσπάθεια να διατηρηθεί χειροκίνητα, ανέπαφη η λειτουργία του εγκεφάλου έως ότου ληφθούν περαιτέρω μέτρα για την αποκατάσταση της αυθόρμητης κυκλοφορίας του αίματος και της αναπνοής σε ένα άτομο που έχει υποστεί καρδιακή ανακοπή. Ενδείκνυται σε εκείνους που δεν ανταποκρίνονται και παρουσιάζουν μηδενική ή ανώμαλη αναπνοή, ή αγωνιώδη αναπνοή (Frascone, et al, 2013).
Σύμφωνα με τη Διεθνή Επιτροπή Συνδέσμου για τις κατευθυντήριες γραμμές Αναζωογόνησης, η ΚΑΡΠΑ περιλαμβάνει θωρακικές συμπιέσεις για ενήλικες που κυμαίνονται σε βάθος μεταξύ 5 cm και 6 cm και σε ποσοστό τουλάχιστον 100 έως 120 ανά λεπτό. Ο διασώστης μπορεί επίσης να παρέχει αναπνοές είτε εκπνέοντας στο στόμα, είτε στη μύτη του ατόμου, είτε χρησιμοποιώντας μια συσκευή που ωθεί τον αέρα στους πνεύμονες του υποκειμένου. Αυτή η διαδικασία με την παροχή εξωτερικού αερισμού ονομάζεται τεχνητή αναπνοή.

Οι τρέχουσες συστάσεις δίνουν έμφαση στις υψηλής ποιότητας θωρακικές συμπιέσεις έναντι της τεχνητής αναπνοής.
Μια απλουστευμένη μέθοδος ΚΑΡΠΑ που αφορά μόνο θωρακικές συμπιέσεις συνιστάται για ανεκπαίδευτους διασώστες. Σε παιδιά, απαιτείται ιδιαίτερη προσοχή διότι, μόνο οι συμπιέσεις μπορεί να οδηγήσουν σε χειρότερα αποτελέσματα (Hansen, et al, 2015).
Η διαδικασία της ΚΑΡΠΑ και μόνο, είναι απίθανο να επανεκκινήσει την καρδιά. Ο κύριος σκοπός της είναι να αποκαταστήσει την μερική ροή οξυγονωμένου αίματος προς τον εγκέφαλο και την καρδιά. Ο στόχος είναι να καθυστερήσει τον θάνατο του ιστού και να επεκταθεί το σύντομο παράθυρο χρόνου για την επιτυχή ανάνηψη χωρίς
μόνιμη εγκεφαλική βλάβη.
Η χορήγηση ηλεκτρικού σοκ στην καρδιά του υποκειμένου, που ονομάζεται απινίδωση, είναι συνήθως απαραίτητη προκειμένου να αποκατασταθεί ένας βιώσιμός ή διαχεόμενος καρδιακός ρυθμός.
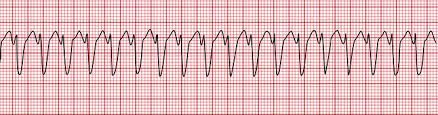
Η απινίδωση είναι αποτελεσματική μόνο για ορισμένους καρδιακούς ρυθμούς, δηλαδή στις περιπτώσεις κοιλιακής μαρμαρυγής ή άσφυγμης κοιλιακής ταχυκαρδίας, παρά για τις περιπτώσεις ασυστολίας ή άσφυγμη ηλεκτρικής δραστηριότητας.
Η ΚΑΡΠΑ μπορεί να πετύχει στην πρόκληση καρδιακού ρυθμού που μπορεί να είναι απινιδωτικός. Η ΚΑΡΠΑ
συνεχίζεται μέχρις ότου το άτομο παρουσιάσει επιστροφή της αυτόματης κυκλοφορίας, (ROSC) ή αποβιώσει (Parnia, et al, 2014).
Για τους ασθενείς με καρδιακή ανακοπή, τα ποσοστά επιβίωσης και τα νευρολογικά αποτελέσματα είναι δυσοίωνα αν και η πρώιμη και κατάλληλη ανάνηψη, με τη συμμετοχή της καρδιοπνευμονικής ανάνηψης (ΚΑΡΠΑ), την έγκαιρη απινίδωση, και την κατάλληλη εφαρμογή φροντίδας μετα-καρδιακής ανακοπής, οδηγεί σε βελτιωμένη επιβίωση και νευρολογικά αποτελέσματα. Η στοχευμένη εκπαίδευση και κατάρτιση σχετικά με τη θεραπεία της καρδιακής ανακοπής που απευθύνεται σε επαγγελματίες, σε ιατρικές υπηρεσίες έκτακτης ανάγκης (EMS), καθώς και στο κοινό, έχει αυξήσει σημαντικά τα ποσοστά επιβίωσης από καρδιακή ανακοπή (Ebell, et al, 2013).
Στην παρούσα μελέτη διερευνώνται οι παράγοντες που επηρεάζουν τη λήψη της απόφασης έναρξης και διακοπής της ΚΑΡΠΑ από τα μέλη της διεπιστημονικής ομάδας αναζωογόνησης. Επιχειρήθηκε η σφαιρική κάλυψη του θέματος και παρουσιάζονται οι στάσεις και οι απόψεις του ιατρικού και παραϊατρικού προσωπικού αναφορικά με την αξιολόγηση των κριτηρίων διακοπής της προσπάθειας ανάνηψης.
ΔΙΠΛΩΜΑΤΙΚΗ ΕΡΓΑΣΙΑ
Παράγοντες που επηρεάζουν τη λήψη της απόφασης έναρξης και διακοπής της καρδιοαναπνευστικής αναζωογόνησης σε επαγγελματίες υγείας
Μανάρας Δημήτριος
Γενικός Ιατρός
ΔΙΑΣΩΣΤΕΣ ΡΟΔΟΥ