2.1. Εισαγωγικά στοιχεία
Η καρδιοπνευμονική αναζωογόνηση είναι ένα σημαντικό μέρος της διαχείρισης της καρδιακής ανακοπής. Συνιστάται ότι θα πρέπει να ξεκινήσει όσο το δυνατόν συντομότερα και να διακόπτεται όσο το δυνατό λιγότερο. Η συνιστώσα της ΚΑΡΠΑ που φαίνεται να κάνει τη μεγαλύτερη διαφορά στις περισσότερες περιπτώσεις είναι οι
θωρακικές συμπιέσεις.
Η ΚΑΡΠΑ που εκτελείται σωστά από τους διασώστες έχει αποδειχθεί ότι αυξάνει την επιβίωση. Ωστόσο, αυτό γίνεται σε λιγότερο από το 30% των ανακοπών που συμβαίνουν εκτός νοσοκομείου από το 2007. Αν η υψηλής
ποιότητας ΚΑΡΠΑ δεν έχει ως αποτέλεσμα την επιστροφή της αυθόρμητης κυκλοφορίας και ο καρδιακός ρυθμός του ατόμου είναι σε ασυστολία, η διακοπή της ΚΑΡΠΑ και η ανακήρυξη του ατόμου ως νεκρού είναι λογική μετά από 20 λεπτά εκτέλεσης της διαδικασίας. Εξαίρεση αποτελούν οι ασθενείς με υποθερμία ή που έχουν υποστεί πνιγμό. Η μεγαλύτερη διάρκεια της ΚΑΡΠΑ μπορεί να είναι λογική σε όσους έχουν καρδιακή ανακοπή, ενώ βρίσκονται σε νοσοκομειακό περιβάλλον (Sutton, et al, 2014).
Για την υποβοήθηση της αναπνοής δύναται να χρησιμοποιηθεί είτε μια μάσκα βαλβίδας, είτε ένας προηγμένος αεραγωγός. Υψηλά επίπεδα οξυγόνου, γενικά χορηγούνται κατά τη διάρκεια της ΚΑΡΠΑ. Η τραχειακή διασωλήνωση δεν έχει βρεθεί ότι, βελτιώνει τα ποσοστά επιβίωσης, σε περίπτωση καρδιακής ανακοπής, ενώ
σε προνοσοκομειακό περιβάλλον μπορεί να επιδεινωθεί.
Η ΚΑΡΠΑ που περιλαμβάνει μόνο θωρακικές συμπιέσεις έχει τα ίδια αποτελέσματα όπως η τυπική
ΚΑΡΠΑ για όσους έχουν υποστεί καρδιακή ανακοπή λόγω προβλημάτων καρδιάς. Οι μηχανικές θωρακικές συμπιέσεις που εκτελούνται από μηχάνημα) δεν έχει πιστοποιηθεί ότι έχουν καλύτερα αποτελέσματα σε σχέση με τις θωρακικές συμπιέσεις που εκτελούνται χειροκίνητα. Δεν είναι σαφές εάν λίγα λεπτά ΚΑΡΠΑ πριν την απινίδωση, οδηγεί σε διαφορετικά αποτελέσματα σε σχέση με την άμεση απινίδωση (Beesems, et al, 2013).
Η καρδιοπνευμονική αναζωογόνηση (ΚΑΡΠΑ) εφαρμόζεται με τη χρήση θωρακικών συμπιέσεων και τεχνητού αερισμού για τη διατήρηση του κυκλοφορικού ροής και την οξυγόνωση κατά τη διάρκεια της καρδιακής ανακοπής. Αν και τα ποσοστά επιβίωσης και τα νευρολογικά αποτελέσματα είναι φτωχά για τους ασθενείς με καρδιακή
ανακοπή, η έγκαιρη και κατάλληλη εφαρμογή ανάνηψης – με τη συμμετοχή πρώιμης απινίδωσης – και με την εφαρμογή της κατάλληλης φροντίδας μετα-καρδιακής ανακοπής, μπορεί να οδηγήσει σε βελτιωμένα ποσοστά επιβίωσης και καλύτερα νευρολογικά αποτελέσματα (Hansen, et al, 2015).
Η ΚΑΡΠΑ πρέπει να εκτελείται αμέσως σε κάθε πρόσωπο που έχει χάσει τις αισθήσεις του και βρέθηκε να είναι άσφυγμο. Η εκτίμηση της καρδιακής ηλεκτρικής δραστηριότητας μέσω της ταχείας καταγραφής σε «ταινία ρυθμού» μπορεί να προσφέρει μια πιο λεπτομερή ανάλυση του τύπου της καρδιακής ανακοπής, καθώς και να επιδείξει πρόσθετες επιλογές θεραπείας. Η απώλεια της αποτελεσματικής καρδιακής δραστηριότητας οφείλεται γενικά στην αυθόρμητη κίνηση της μη διαχεόμενης αρρυθμίας, που μερικές φορές αναφέρεται ως κακοήθη αρρυθμία. Οι πιο κοινές μη διαχεόμενες αρρυθμίες περιλαμβάνουν τις: κοιλιακή μαρμαρυγή (VF), άσφυγμη κοιλιακή ταχυκαρδία (VT), άσφυγμη ηλεκτρική δραστηριότητα (ΡΕΑ), ασυστολία και άσφυγμη βραδυκαρδία (Frascone, et al, 2013).
Η ΚΑΡΠΑ πρέπει να αρχίσει, πριν να εντοπιστεί ο ρυθμός και θα πρέπει να συνεχιστεί, ενώ ο απινιδωτής εφαρμόζεται και φορτίζεται. Επιπλέον, η ΚΑΡΠΑ πρέπει να ξαναρχίσει αμέσως μετά από ένα μη απινιδωτικό σοκ, μέχρι να αποδειχθεί μια κατάσταση παλμική. Η ΚΑΡΠΑ, στην πιο βασική της μορφή, μπορεί να εκτελεστεί σε οποιοδήποτε σημείο χωρίς την ανάγκη για εξειδικευμένο εξοπλισμό. Οι καθολικές προφυλάξεις ωστόσο θα πρέπει πάντα να προβλέπονται. Ωστόσο, η ΚΑΡΠΑ εκτελείται χωρίς αυτές τις βασικές προστασίες στη συντριπτική πλειοψηφία των ασθενών που έχουν αναβιώσει σε ρύθμιση εκτός νοσοκομείου, και δεν υπάρχουν κρούσματα μετάδοσης νόσου μέσω της εκτέλεσης ΚΑΡΠΑ σε τέτοια περίπτωση.
Υπάρχουν νοσηλευτικά ιδρύματα που χρησιμοποιούν συσκευές για να παρέχουν μηχανικές θωρακικές συμπιέσεις. Ένας καρδιακός απινιδωτής παρέχει ηλεκτρικό σοκ στην καρδιά μέσω δύο ηλεκτροδίων που τοποθετούνται επί του κορμού του ασθενούς και μπορούν να αποκαταστήσουν την καρδιά σε έναν κανονικής διάχυσης ρυθμό.
Σχετική αντένδειξη για την εκτέλεση ΚΑΡΠΑ αποτελεί η αιτιολογημένη ιατρική άποψη ότι η παρέμβαση θα ήταν ιατρικώς ανώφελη (Matos, et al, 2013).
2.2. Ιστορική αναδρομή καρδιοπνευμονικής αναζωογόνησης

Κατά τον 19ο αιώνα, ο ιατρός H.R. Silvester περιγράφει μία μέθοδο (γνωστή και ως μέθοδος Silvester) τεχνητής αναπνοής κατά την οποία ο ασθενής είναι ξαπλωμένος με την πλάτη του κάτω, και τα χέρια υψωμένα πάνω από το κεφάλι τους ώστε να υποβοηθηθεί η εισπνοή και στη συνέχεια πιέζεται το στήθος τους για να βοηθήσει την
εκπνοή. Η διαδικασία αυτή επαναλαμβάνεται δεκαέξι φορές ανά λεπτό. Αυτό το είδος τεχνητής αναπνοής κατά καιρούς έχει εμφανιστεί και σε ταινίες στις αρχές του 20ου αιώνα (Haneya, et al, 2012).
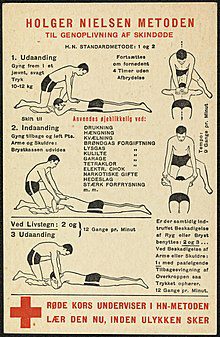
Μια δεύτερη τεχνική, που ονομάζεται τεχνική Holger Nielsen και περιγράφηκε για πρώτη φορά στην πρώτη έκδοση του Προσκοπικού Εγχειριδίου στις Ηνωμένες Πολιτείες το 1911, ήταν μια μορφή τεχνητής αναπνοής, όπου το άτομο τοποθετούνταν με το πρόσωπο προς τα κάτω, με το κεφάλι τους πλευρικά, στηριζόμενο στις παλάμες των δύο χεριών. Η ανοδική πίεση που ασκείται στους αγκώνες του ασθενούς σήκωνε το πάνω μέρος του σώματος ενώ η πίεση στην πλάτη ωθούσε τον αέρα στους πνεύμονες, ήταν δηλαδή στην ουσία η Μέθοδος Silvester με τον ασθενή γυρισμένο προς τα πάνω. Αυτή η μορφή εμφανίστηκε ιδιαίτερα μέσα στην δεκαετία του 1950. Η μέθοδος αυτή συνέχιζε να εμφανίζεται, για ιστορικούς λόγους, παράλληλα με τις σύγχρονες τεχνικές ΚΑΡΠΑ στο Προσκοπικό Εγχειρίδιο έως την ένατη έκδοση του, το 1979. Η τεχνική αργότερα απαγορεύτηκε από εγχειρίδια πρώτων βοηθειών στο Ηνωμένο Βασίλειο (Beesems, et al, 2013).
Παρόμοιες τεχνικές έχουν περιγραφεί στις αρχές του 20ου αιώνα σε βιβλία σχετικά με το ju-jutsu και το τζούντο, καθώς χρησιμοποιήθηκαν ήδη από τις αρχές του 17ου αιώνα. Οι τεχνικές αυτές χρησιμοποιούνται με επιτυχία στην Ιαπωνία από το 1910. Στο ju-jutsu (και αργότερα στο τζούντο) οι τεχνικές αυτές κλήθηκαν Kappo ή Kutasu.
Ωστόσο, δεν ήταν παρά τα μέσα του 20ου αιώνα, που ξεκίνησε η ευρύτερη ιατρική κοινότητα να αναγνωρίζει και να προωθεί την τεχνητή αναπνοή σε συνδυασμό με τις θωρακικές συμπιέσεις ως βασικό μέρος της ανάνηψης μετά από την καρδιακή ανακοπή.
Ο συνδυασμός των τεχνικών εμφανίστηκε για πρώτη φορά σε ένα εκπαιδευτικό βίντεο του 1962 που ονομάζεται «Ο Παλμός της Ζωής» και δημιουργήθηκε από τους James Jude, Guy Knickerbocker και Peter Safar. Οι Jude και
Knickerbocker, μαζί με τον William Kouwenhoven και τον Joseph S. Redding είχαν ανακαλύψει πρόσφατα τη μέθοδο των εξωτερικών θωρακικών συμπιέσεων, ενώ ο Safar είχε συνεργαστεί με τους Redding και James Elam για να αποδείξει την αποτελεσματικότητα της τεχνητής αναπνοής.
Ήταν στο Πανεπιστήμιο Johns Hopkins, όπου αναπτύχθηκε αρχικά η τεχνική της ΚΑΡΠΑ. Η πρώτη προσπάθεια στη δοκιμή της τεχνικής πραγματοποιήθηκε σε ένα σκύλο από τους Redding, Safar και JW Pearson. Λίγο αργότερα, η τεχνική χρησιμοποιήθηκε για να σώσει τη ζωή ενός παιδιού. Τα συνδυασμένα ευρήματά τους παρουσιάστηκαν στο ετήσιο συνέδριο Maryland Medical Society στις 16 Σεπτεμβρίου του 1960 στο Ocean City, και κέρδισαν ευρεία αποδοχή κατά την επόμενη δεκαετία, με τη βοήθεια του βίντεο και του κύκλου ομιλιών που πραγματοποίησαν.
Ο Peter Safar έγραψε το βιβλίο «ABC της Αναζωογόνησης» το 1957. Στις ΗΠΑ, για πρώτη φορά προωθήθηκε ως μια τεχνική που το κοινό θα έπρεπε να μάθει τη δεκαετία του 1970 (Lavonas, et al, 2015).
Η τεχνητή αναπνοή συνδυάστηκε με θωρακικές συμπιέσεις, με βάση την υπόθεση ότι ο ενεργός εξαερισμός είναι αναγκαίος για να διατηρηθεί η κυκλοφορία του οξυγονωμένου αίματος, και ο συνδυασμός έγινε δεκτός χωρίς την σύγκριση της αποτελεσματικότητάς του σε σχέση με μόνο συμπιέσεις στο στήθος. Ωστόσο, η έρευνα κατά την τελευταία δεκαετία έχει δείξει ότι η υπόθεση είναι λάθος, με αποτέλεσμα την αναγνώριση της τεχνητής αναπνοής σχετικά με την αποτελεσματικότητα των θωρακικών συμπιέσεων και μόνο.
Η ΚΑΡΠΑ συνέχισε να προοδεύει, με τις πρόσφατες εξελίξεις, συμπεριλαμβανομένων της έμφασης στη συνεχή, ταχεία διέγερση της καρδιάς, και μια μη – έμφαση στην πτυχή της αναπνοής. Μελέτες έχουν δείξει ότι οι άνθρωποι που είχαν ταχεία, σταθερή συμπίεση στο στήθος παρουσιάζουν κατά 22% περισσότερες πιθανότητες να επιβιώσουν από εκείνους που λαμβάνουν συμβατική ΚΑΡΠΑ που περιλαμβάνει αναπνοή. Επιπλέον, επειδή οι άνθρωποι τείνουν να είναι απρόθυμοι να εφαρμόζουν τεχνικές στόμα-με-στόμα αναπνοής, οι τεχνικές ΚΑΡΠΑ με μόνο συμπιέσεις στο στήθος σχεδόν διπλασιάζουν τις πιθανότητες επιβίωσης συνολικά (Dumas, et al, 2013).
2.3. Μέθοδοι
Το 2010, η American Heart Association και η Διεθνής Επιτροπή Συνδέσμου για την Αναζωογόνηση επικαιροποίησαν τις κατευθυντήριες οδηγίες για την ΚΑΡΠΑ. Η σημασία της υψηλής ποιότητας ΚΑΡΠΑ (επαρκής ρυθμός και βάθος, χωρίς υπερβολικό αερισμό) τονίστηκε ιδιαιτέρως. Η σειρά των παρεμβάσεων άλλαξε για όλες τις ηλικίες, εκτός από τα νεογέννητα, από αεραγωγό, αναπνοή και θωρακικές συμπιέσεις (ABC) σε θωρακικές συμπιέσεις, αεραγωγό και αναπνοή (CAB). Mια εξαίρεση σε αυτή τη σύσταση είναι για εκείνους που πιστεύεται ότι είναι σε αναπνευστική ανακοπή (πνιγμός, κ.α.).
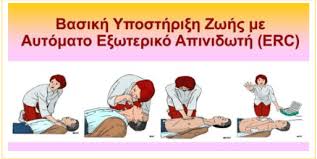
Η πιο σημαντική πτυχή της ΚΑΡΠΑ είναι, λίγες διακοπές των θωρακικών συμπιέσεων, επαρκή ταχύτητα και βάθος συμπιέσεων, εντελώς χαλαρωτική πίεση μεταξύ των συμπιέσεων και όχι πολύς αερισμός. Δεν είναι σαφές εάν λίγα λεπτά ΚΑΡΠΑ πριν την απινίδωση οδηγούν σε διαφορετικά αποτελέσματα σε σχέση με την άμεση απινίδωση (Jacobs, et al, 2004).
2.3.1. Πρότυπη μέθοδος
Συνιστάται γενικά μια αναλογία καθολικής συμπίεσης προς αερισμό 30:2. Με τα παιδιά, αν υπάρχουν τουλάχιστον 2 εκπαιδευμένοι διασώστες προτιμάται μια αναλογία 15:2. Σε νεογέννητα συνιστάται μια αναλογία 3:1, εκτός εάν η καρδιακή αιτία δεν είναι γνωστή, περίπτωση στην οποία μια αναλογία 15:2 είναι λογική. Εάν υπάρχει προηγμένος αεραγωγός όπως ένας ενδοτραχειακός σωλήνας ή λαρυγγική μάσκα αεραγωγού, ο τεχνητός αερισμός θα πρέπει να συμβεί χωρίς παύσεις στις συμπιέσεις με ρυθμό 8-10 ανά λεπτό.
Η συνιστώμενη σειρά των παρεμβάσεων είναι θωρακικές συμπιέσεις, αεραγωγός, αναπνοή ή CAB, στις περισσότερες περιπτώσεις, με ποσοστό συμπίεσης τουλάχιστον 100 ανά λεπτό για όλες τις ομάδες. Το συνιστώμενο βάθος συμπίεσης σε ενήλικες και παιδιά είναι τουλάχιστον 5 εκατοστά και σε βρέφη είναι 4 εκατοστά.
Από το 2010, το Συμβούλιο Αναζωογόνησης ακόμη συνιστά την ABC και για τα παιδιά. Καθώς μπορεί να είναι δύσκολο να προσδιοριστεί η παρουσία ή η απουσία παλμού, ο έλεγχος του παλμού έχει αφαιρεθεί για τους παρόχους και δεν θα πρέπει να εκτελείται για περισσότερο από 10 δευτερόλεπτα από τους παρόχους υγειονομικής περίθαλψης.
Σε ενήλικες, οι διασώστες θα πρέπει να χρησιμοποιούν και τα δύο χέρια για τις θωρακικές συμπιέσεις, ενώ στα παιδιά θα πρέπει να χρησιμοποιείται ένα, και στα βρέφη δύο δάχτυλα (δείκτης και μεσαίο δάκτυλο) (Maekawa, et al, 2013).
2.3.2. Μόνο συμπίεση
Η ΚΑΡΠΑ με συμπίεση μόνο (ανάνηψη μόνο χειρός ή καρδιοεγκεφαλική) είναι μια τεχνική που περιλαμβάνει θωρακικές συμπιέσεις χωρίς τεχνητή αναπνοή. Συνιστάται ως μέθοδος επιλογής για ανεκπαίδευτο διασώστη ή εκείνους που δεν είναι επαρκείς, επειδή είναι ευκολότερο να εκτελεστεί και οι οδηγίες είναι πιο εύκολο να δοθούν από τηλεφώνου.
Σε ενήλικες με εξωνοσοκομειακής καρδιακή ανακοπή, η ΚΑΡΠΑ με συμπίεση μόνο από το επαγγελματικό κοινό έχει υψηλότερο ποσοστό επιτυχίας από ό,τι η πρότυπη ΚΑΡΠΑ. Οι εξαιρέσεις αφορούν περιπτώσεις πνιγμών, υπερβολικής δόσης ναρκωτικών ουσιών και παιδική καρδιακή ανακοπή. Τα παιδιά που λαμβάνουν ΚΑΡΠΑ με συμπίεση μόνο έχουν τα ίδια αποτελέσματα με εκείνα που έχουν δεν λαμβάνουν καμία ΚΑΡΠΑ. Η μέθοδος παροχής θωρακικών συμπιέσεων παραμένει η ίδια, όπως και το ποσοστό (τουλάχιστον 100 ανά λεπτό). Η χρήση της συμπίεσης και μόνο, αυξάνει τις πιθανότητες δημόσιας παροχής ΚΑΡΠΑ από το κοινό (Rubertsson, et al, 2014).
2.3.3. Επιρρεπής ΚΑΡΠΑ/ Αντίστροφη ΚΑΡΠΑ
Η πρότυπη ΚΑΡΠΑ εφαρμόζεται με το άτομο σε ύπτια θέση. Η επιρρεπής ΚΑΡΠΑ ή η αντίστροφη ΚΑΡΠΑ πραγματοποιείται σε ένα άτομο που βρίσκεται ξαπλωμένο στο στήθος του, στρέφοντας το κεφάλι προς την πλευρά του και συμπιέζοντας την πλάτη. Λόγω του γυρίσματος της κεφαλής, ο κίνδυνος εμέτου και οι επιπλοκές που
προκαλούνται από πνευμονία εισρόφησης μπορεί να μειωθεί (Jabre, et al, 2013).
Οι τρέχουσες κατευθύνσεις της American Heart Association εισηγούνται την εκτέλεση ΚΑΡΠΑ σε ύπτια θέση, και περιορίζουν την τάση αντίστροφης ΚΑΡΠΑ, σε καταστάσεις όπου δεν μπορεί να ανατραπεί ο ασθενής (Carveth, 1974).
2.3.4. Εγκυμοσύνη

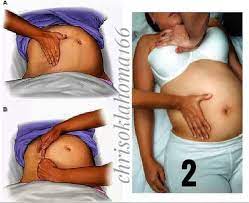
Κατά τη διάρκεια της εγκυμοσύνης, όταν μια γυναίκα είναι ξαπλωμένη σε ύπτια θέση, η μήτρα μπορεί να συμπιέσει την κάτω κοίλη φλέβα και έτσι να μειώσει την φλεβική επιστροφή. Κατά συνέπεια, συνιστάται ότι η μήτρα θα ωθείται προς τα αριστερά της γυναίκας. Αν αυτό δεν είναι αποτελεσματικό, η γυναίκα θα πρέπει να περιστραφεί
κατά 30° ή οι επαγγελματίες υγείας θα πρέπει να εξετάσουν την αναζωογονητική υστεροτομία, έκτακτης ανάγκης (Tomioka, et al, 2015).
2.3.5. Λοιπά στοιχεία
Τα στοιχεία μελετών υποστηρίζουν γενικά, το να είναι η οικογένεια παρούσα κατά τη διάρκεια της ΚΑΡΠΑ. Αυτό περιλαμβάνει την ΚΑΡΠΑ που εφαρμόζεται σε παιδιά.
Οι παρεμβολικές κοιλιακές συμπιέσεις μπορούν να είναι ευεργετικές στο περιβάλλον του νοσοκομείου. Δεν υπάρχει καμία απόδειξη του προ-νοσοκομειακού οφέλους ή του αντίστοιχου οφέλους εφαρμογής σε παιδιά (Peberdy, et al, 2003).
Η ψύξη κατά τη διάρκεια της ΚΑΡΠΑ μελετάται καθώς τα σημερινά στοιχεία είναι ασαφή σχετικά με το κατά πόσο ή όχι βελτιώνονται τα αποτελέσματα.
Οι εσωτερικές καρδιακές μαλάξεις είναι η χειροκίνητη συμπίεση της εκτεθειμένης καρδιάς που πραγματοποιείται μέσω μιας χειρουργικής τομής μέσα στην θωρακική κοιλότητα, συνήθως όταν το στήθος είναι ήδη ανοιχτό για την καρδιακή χειρουργική επέμβαση (Matlock, et al, 2008).
2.4. Επιπρόσθετες συσκευές
Ενώ αρκετές συμπληρωματική συσκευές είναι διαθέσιμες, καμία άλλη εκτός από την απινίδωση, από το 2010, δεν έχει βρεθεί επανειλημμένα να είναι καλύτερη από ό, τι η πρότυπη ΚΑΡΠΑ για την εξωνοσοκομειακή καρδιακή ανακοπή. Οι συσκευές αυτές μπορούν να χωριστούν σε τρεις μεγάλες ομάδες: τις συσκευές χρονισμού, τις συσκευές που βοηθούν το διασώστη στην επίτευξη της σωστής τεχνικής (ιδιαίτερα σχετικά με το βάθος και την ταχύτητα των μαλάξεων) και τις συσκευές που αναλαμβάνουν την διαδικασία συνολικά (Wijdicks, et al, 2006).
2.4.1. Συσκευές χρονισμού
Οι συσκευές χρονισμού μπορεί να διαθέτουν ένα μετρονόμο (ένα αντικείμενο που μεταφέρεται από πολλά πληρώματα ασθενοφόρων), προκειμένου να βοηθήσει τον διασώστη στην επίτευξη του σωστού ρυθμού. Μερικές μονάδες μπορούν επίσης να δίνουν χρονοδιάγραμμα υπενθυμίσεων για την εκτέλεση συμπιέσεων, αερισμού και
αλλαγής παρόχων (Abella, et al, 2005).
2.4.2. Συσκευές χειροκίνητης βοήθειας
Οι μηχανικές συσκευές δεν έχει βρεθεί να έχουν μεγαλύτερο όφελος από ότι προκαλούμενες βλάβες και ως εκ τούτου δεν συνιστώνται σήμερα για ευρεία χρήση.
Η ηχητική και οπτική προτροπή μπορεί να βελτιώσει την ποιότητα της ΚΑΡΠΑ και να αποτρέψει τη μείωση του ποσοστού συμπίεσης και του βάθους που εμφανίζεται φυσικά με την κούραση, και για την αντιμετώπιση αυτού του δυναμικού βελτίωσης, ένας αριθμός συσκευών έχουν αναπτυχθεί για να βοηθήσουν στη βελτίωση της τεχνικής ΚΑΡΠΑ (Lavonas, et al, 2015).
Τα στοιχεία αυτά δύναται να περιλαμβάνουν συσκευές που τοποθετούνται πάνω από το στήθος, με τα χέρια του διασώστη να πηγαίνουν πάνω από τη συσκευή, και μια οθόνη ή σχόλια ήχου να δίνουν πληροφορίες σχετικά με το βάθος, τη δύναμη ή την ταχύτητα, ή να εμφανίζονται σε μορφή που φοριέται, όπως ένα γάντι. Αρκετές δημοσιευμένες αξιολογήσεις δείχνουν ότι αυτές οι συσκευές μπορούν να βελτιώσουν την απόδοση των θωρακικών συμπιέσεων (Dumas, et al, 2013).
Η χρήση τους κατά τη διάρκεια της εφαρμογής της ΚΑΡΠΑ στα θύματα με καρδιακή ανακοπή, η οποία βασίζεται στη δυνατότητα του διασώστη να φέρει τη συσκευή μαζί του, αυτές οι συσκευές μπορούν επίσης να χρησιμοποιηθούν ως μέρος των προγραμμάτων κατάρτισης για τη βελτίωση των βασικών δεξιοτήτων στην εκτέλεση σωστών θωρακικών συμπιέσεων (Sayre, et al, 2008).
2.4.3. Αυτόματες συσκευές
Υπάρχουν επίσης αυτοματοποιημένες συσκευές διαθέσιμες που αναλαμβάνουν τις θωρακικές συμπιέσεις για το διασώστη. Το πλεονεκτήμά τους έγκειτε στο ότι, επιτρέπουν στους διασώστες να επικεντρωθούν στην εκτέλεση άλλων παρεμβάσεων, δεν κουράζονται και δεν εκτελούν λιγότερο αποτελεσματικές συμπιέσεις, όπως κάνουν οι άνθρωποι και είναι σε θέση να εκτελέσουν αποτελεσματικές συμπιέσεις σε περιβάλλοντα περιορισμένου χώρου όπως ελικόπτερα – ασθενοφόρα – σε πτήση, όπου οι χειροκίνητες συμπιέσεις είναι δύσκολες, και επιτρέπουν στους εργαζόμενους του ασθενοφόρου να δένονται με ασφάλεια, αντί του να στέκονται πάνω από έναν ασθενή σε ένα όχημα με υπερβολική ταχύτητα.
Αυτές οι συσκευές χρησιμοποιούν είτε πεπιεσμένο αέρα (αέριο υψηλής πίεσης) είτε πηγές ηλεκτρικής ενέργειας για να καθοδηγούν ένα μαξιλάρι συμπίεσης πάνω στο στήθος του ασθενούς. Μια τέτοια συσκευή, γνωστή ως LUCAS, αναπτύχθηκε στο Πανεπιστημιακό Νοσοκομείο της Λουντ, τροφοδοτείται από προμήθειες συμπιεσμένου οξυγόνου που υπάρχουν ήδη σε ασθενοφόρα και νοσοκομεία, και έχει δοκιμαστεί σε πολλές κλινικές μελέτες, που δείχνουν σημαντική βελτίωση στη στεφανιαία πίεση και την επιστροφή της αυθόρμητης κυκλοφορίας (White, et al, 2010).
Τον Αύγουστο του 2013, μια γυναίκα 41 ετών σε μια πόλη κοντά στην Μελβούρνη στην Αυστραλία υποβλήθηκε σε
θωρακικές συμπιέσεις με τη συσκευή LUCAS για 53 λεπτά, ενώ ένα στεντ τοποθετήθηκε σε μια αρτηρία κοντά στην καρδιά της, καθαρίζοντας το φραγμένο σημείο κατά 100%. Θεωρούνταν κλινικά νεκρή για 40 λεπτά. Έλαβε ξιτήριο από το νοσοκομείο μία εβδομάδα αργότερα.
Ο τεχνητός αερισμός μπορεί να επιτευχθεί με πολλαπλές συσκευές. Ενώ οι συσκευές μάσκας χειροκίνητης βαλβίδας προμηθεύουν αέρα εμπλουτισμένο με οξυγόνο μέσω μιας μάσκας προσώπου (χωρίς την διατήρηση ενός ανοικτού αεραγωγού), οι αυτόματες συσκευές χρησιμοποιούν στοματοφαρυγγικό αεραγωγό (π.χ., αεραγωγούς Μπέργκμαν ή Guedel), οι οποίοι εξασφαλίζουν την βατότητα των αεραγωγών.
Έχουν επίσης ένα ακροφύσιο για το διασώστη με προστατευτική μάσκα λειτουργίας, αποκλείοντας κάθε επαφή στόμα με στόμα.
Ένα άλλο σύστημα που ονομάζεται AutoPulse είναι ηλεκτροκίνητο και χρησιμοποιεί μια μεγάλη ζώνη γύρω από το
στήθος του ασθενούς που συσπάται ρυθμικά, προκειμένου να εκτελέσει θωρακικές συμπιέσεις. Αυτό επίσης υποστηρίζεται από αποτελέσματα κλινικών μελετών που δείχνουν αύξηση των ποσοστών της επιστροφής της αυθόρμητης κυκλοφορίας (Tomioka, et al, 2015).
2.4.4. Εφαρμογές για κινητά
Για την υποστήριξη της κατάρτισης και τη διαχείριση των επειγόντων περιστατικών, οι εφαρμογές για κινητά περιέχονται στις μεγαλύτερες αγορές εφαρμογών. Η αξιολόγηση 61 διαθέσιμων εφαρμογών αποκάλυψε ότι ένας μεγάλος αριθμός δεν ακολουθεί τις διεθνείς κατευθυντήριες οδηγίες για τη βασική υποστήριξη της ζωής και πολλές εφαρμογές δεν έχουν σχεδιαστεί με ένα φιλικό προς το χρήστη τρόπο. Ο Ερυθρός Σταυρός ενέκρινε την εφαρμογή ετοιμότητας έκτακτης ανάγκης για κινητά, η οποία χρησιμοποιεί εικόνες, κείμενα και βίντεο για να βοηθήσει το χρήστη.
2.5. Παθοφυσιολογία
Η ΚΑΡΠΑ χρησιμοποιείται σε άτομα με καρδιακή ανακοπή, προκειμένου να οξυγονώσει το αίμα και να διατηρήσει μια καρδιακή παροχή τέτοια ώστε να κρατήσει τα ζωτικά όργανα ζωντανά. Η κυκλοφορία και η οξυγόνωση του αίματος απαιτούνται για τη μεταφορά του οξυγόνου στους ιστούς. Η φυσιολογία της ΚΑΡΠΑ περιλαμβάνει δημιουργία διαφοράς πίεσης μεταξύ των αγγειακών στρωμάτων των αρτηριών και ων φλεβών. Η ΚΑΡΠΑ το επιτυγχάνει αυτό μέσω πολλαπλών μηχανισμών.
Ο εγκέφαλος μπορεί να υποστεί ζημιά μετά την διακοπή της ροής του αίματος για περίπου τέσσερα λεπτά και μη αναστρέψιμη βλάβη μετά από περίπου επτά λεπτά.
Συνήθως, εάν η αρτηριακή ροή παύει για μία έως δύο ώρες, στη συνέχεια, τα κύτταρα του σώματος θα πεθάνουν. Ως εκ τούτου, σε γενικές γραμμές η ΚΑΡΠΑ είναι αποτελεσματική μόνο αν διεξαχθεί μέσα σε επτά λεπτά από την διακοπή της ροής του αίματος. Η καρδιά χάνει επίσης ταχέως την ικανότητα να διατηρήσει ένα φυσιολογικό ρυθμό.
Οι χαμηλές θερμοκρασίες του σώματος, καθώς μερικές φορές εμφανίζονται σε περιπτώσεις ατελών πνιγμών, παρατείνουν το χρόνο επιβίωσης του εγκεφάλου. Μετά από καρδιακή ανακοπή, η αποτελεσματική ΚΑΡΠΑ επιτρέπει αρκετό οξυγόνο να φτάσει στον εγκέφαλο ώστε να καθυστερήσει η καταπόνηση του εγκεφαλικού θανάτου, και επιτρέπει στην καρδιά να συνεχίσει να ανταποκρίνεται στις απόπειρες απινίδωσης (Panchal, et al, 2013).
2.6. Εφαρμογή ΚΑΡΠΑ
Αποτελέσματα μελετών υποστηρίζουν ότι σε περίπτωση καρδιακής ανακοπής εκτός του οικείου περιβάλλοντος, οι παρευρισκόμενοι ή τα μέλη της οικογένειας επιχειρούν να εφαρμόσουν ΚΑΡΠΑ μεταξύ 14% και 45% των περιπτώσεων, με ένα μέσο όρο 32%.
Διεθνώς, τα ποσοστά της εφαρμογής ΚΑΡΠΑ εκ μέρους των παρευρισκομένων κυμαίνονται από 1% έως 44%. Ωστόσο, η αποτελεσματικότητα αυτής της ΚΑΡΠΑ είναι μεταβλητή, και οι μελέτες δείχνουν μόνο το ήμισυ περίπου της εφαρμογής ΚΑΡΠΑ εκ μέρους των παρευρισκόμενων εκτελείται σωστά.
Πρόσφατη μελέτη έδειξε ότι το κοινό που έχει λάβει εκπαίδευση ΚΑΡΠΑ στο παρελθόν, δεν διαθέτει τις δεξιότητες και την αυτοπεποίθηση που χρειάζεται για να σώσει ζωές. Οι ειδικοί πιστεύουν ότι είναι απαραίτητη η καλύτερη εκπαίδευση για να βελτιώσει την προθυμία και το επίπεδο γνώσεων των ατόμων ώστε να μπορούν να ανταποκριθούν σωστά σε περίπτωση καρδιακής ανακοπής (Wang, et al, 2014).
Υπάρχει σαφής συσχέτιση μεταξύ της ηλικίας και της δυνατότητας έναρξης της ΚΑΡΠΑ. Οι νεότεροι άνθρωποι είναι πολύ πιο πιθανό να δεχθούν απόπειρες εφαρμογής ΚΑΡΠΑ πριν από την άφιξη των ιατρικών υπηρεσιών έκτακτης ανάγκης.
Διαπιστώθηκε επίσης ότι οι παρευρισκόμενοι διαχειρίζονται πιο συχνά τεχνικές ΚΑΡΠΑ όταν βρίσκονται σε δημόσιους από ότι, όταν βρίσκονται στο οικείο περιβάλλον του ασθενούς, αν και οι επαγγελματίες υγείας είναι υπεύθυνοι για περισσότερο από το ήμισυ των εξωνοσοκομειακών προσπαθειών ανάνηψης. Οι
άνθρωποι χωρίς σύνδεση με το θύμα είναι πιο πιθανό να εκτελέσουν τεχνικές ΚΑΡΠΑ από ότι, είναι ένα μέλος της οικογένειάς τους.
Υπάρχει επίσης μια σαφής συσχέτιση μεταξύ της αιτίας της ανακοπής και της πιθανότητας της έναρξης τεχνικών ΚΑΡΠΑ εκ μέρους των παρευρισκόμενων. Γενικά τα άτομα είναι πιο πιθανό να εφαρμόσουν ΚΑΡΠΑ σε νεότερα θύματα με καρδιακή ανακοπή σε δημόσιο χώρο, όταν υπάρχει ιατρική αιτία. Τα θύματα που έχουν υποστεί ανακοπή από τραυματισμό, αφαίμαξη ή δηλητηρίαση είναι λιγότερο πιθανό να λάβουν ΚΑΡΠΑ (Sasson, et al, 2013).
Έρευνες υποστηρίζουν επίσης ότι, υπάρχει μεγαλύτερη πιθανότητα η ΚΑΡΠΑ να εκτελεστεί αν ο παριστάμενος έχει την υποχρέωση να εκτελέσει, μόνο το στοιχείο ανάνηψης της συμπίεσης στο στήθος και όχι τις αναπνοές.
Η ΚΑΡΠΑ είναι πιθανό να είναι αποτελεσματική μόνο αν αρχίσει μέσα σε 6 λεπτά μετά την διακοπή της ροής του αίματος, επειδή η μόνιμη βλάβη των κυττάρων του εγκεφάλου συμβαίνει όταν το οξυγονωμένο αίμα εμποτίζει τα κύτταρα μετά από αυτό το χρονικό διάστημα, δεδομένου ότι τα κύτταρα του εγκεφάλου γίνονται αδρανή σε μόλις 4 – 6 λεπτά σε ένα περιβάλλον με στέρηση οξυγόνου και, ως εκ τούτου, δεν μπορεί να επιβιώσει από την επανεισαγωγή του οξυγόνου σε μια τυπική ανάνηψη.
Η έρευνα με τη χρήση καρδιοπληγικής έγχυσης αίματος οδήγησε σε ποσοστό επιβίωσης 79,4% με διαστήματα καρδιακής ανακοπής 72 ± 43 λεπτών. Οι παραδοσιακές μέθοδοι επιτυγχάνουν ποσοστό επιβίωσης 15%. Νέες έρευνες απαιτούνται σήμερα για να καθοριστεί τι ρόλο θα έχουν η ΚΑΡΠΑ, το ηλεκτροσόκ, και οι νέες προηγμένες
τεχνικές σταδιακής ανάνηψης με αυτή τη νέα γνώση (Cobb, et al, 1999).
Μια αξιοσημείωτη εξαίρεση είναι η καρδιακή ανακοπή που εμφανίζεται, σε συνδυασμό με την έκθεση σε πολύ χαμηλές θερμοκρασίες. Η υποθερμία φαίνεται να προστατεύει από την επιβράδυνση του μεταβολισμού και των φυσιολογικών διαδικασιών, μειώνοντας σημαντικά την ανάγκη των ιστών για οξυγόνο. Υπάρχουν περιπτώσεις όπου η ΚΑΡΠΑ, η απινίδωση, και οι προηγμένες τεχνικές εφαρμογής θερμότητας έχουν αναβιώσει τα θύματα μετά από σημαντικές περιόδους υποθερμίας.
2.7. Επιπλοκές
Ενώ η ΚΑΡΠΑ είναι μια τελευταία λύση παρέμβασης, χωρίς την οποία ένα άτομο χωρίς παλμό θα πεθάνει σίγουρα, η σωματική φύση του πώς η ΚΑΡΠΑ γίνεται οδηγεί σε επιπλοκές που μπορεί να χρειαστεί να διορθωθούν. Κοινές επιπλοκών λόγω ΚΑΡΠΑ είναι τα κατάγματα των πλευρών και του στέρνου, η αιμορραγία στο πρόσθιο μεσοθωράκιο, οι καρδιακές θλάσεις, το αιμοπερικάρδιο, οι επιπλοκές άνω αεραγωγού, η βλάβες στην κοιλιακή χώρα που περιλαμβάνουν σπλαγχνικές ρήξεις του ήπατος και του σπλήνα, η εμβολή λίπους, οι επιπλοκές των πνευμόνων – του πνευμοθώρακα, ο αιμοθώρακας και οι θλάσεις των πνευμόνων (Wik, et al, 2005).
Οι πιο συχνοί τραυματισμοί από ΚΑΡΠΑ είναι τα κατάγματα των πλευρών, με τις βιβλιογραφικές πηγές να δηλώνουν μια συχνότητα μεταξύ 13% και 97%, και κατάγματα στέρνου, με συχνότητα μεταξύ 1% έως 43%. Αν και αυτές οι ιατρογενείς κακώσεις μπορεί να απαιτήσουν περαιτέρω παρέμβαση (υποθέτοντας ότι ο ασθενής επιβιώνει από την καρδιακή ανακοπή), μόνο το 0,5% από αυτές είναι απειλητικές για τη ζωή του ατόμου.
Το είδος και η συχνότητα των τραυματισμών μπορεί να επηρεαστεί από παράγοντες όπως το φύλο και η ηλικία. Για παράδειγμα, οι γυναίκες έχουν υψηλότερο κίνδυνο για κατάγματα στέρνου από τους άνδρες, και ο κίνδυνος για κατάγματα πλευρών αυξάνεται σημαντικά με την πάροδο της ηλικίας. Τα παιδιά και τα βρέφη έχουν χαμηλό κίνδυνο καταγμάτων των πλευρών κατά τη διάρκεια της ΚΑΡΠΑ, με συχνότητα μικρότερη από 2%, αν και όταν συμβαίνουν, είναι συνήθως εμπρόσθια και πολλαπλά (Panchal, et al, 2013).
Όπου η ΚΑΡΠΑ εφαρμόζεται με λανθασμένο τρόπο από έναν πάροχο σε έναν ασθενή που δεν έχει υποστεί καρδιακή ανακοπή, μόνο το 2% περίπου υφίσταται τραυματισμό ως αποτέλεσμα της εφαρμογής με το 12% να
δηλώνει δυσφορία από την εμπειρία που έζησε.
ΔΙΠΛΩΜΑΤΙΚΗ ΕΡΓΑΣΙΑ
Παράγοντες που επηρεάζουν τη λήψη της απόφασης έναρξης και διακοπής της καρδιοαναπνευστικής αναζωογόνησης σε επαγγελματίες υγείας
Μανάρας Δημήτριος
Γενικός Ιατρός
ΔΙΑΣΩΣΤΕΣ ΡΟΔΟΥ
