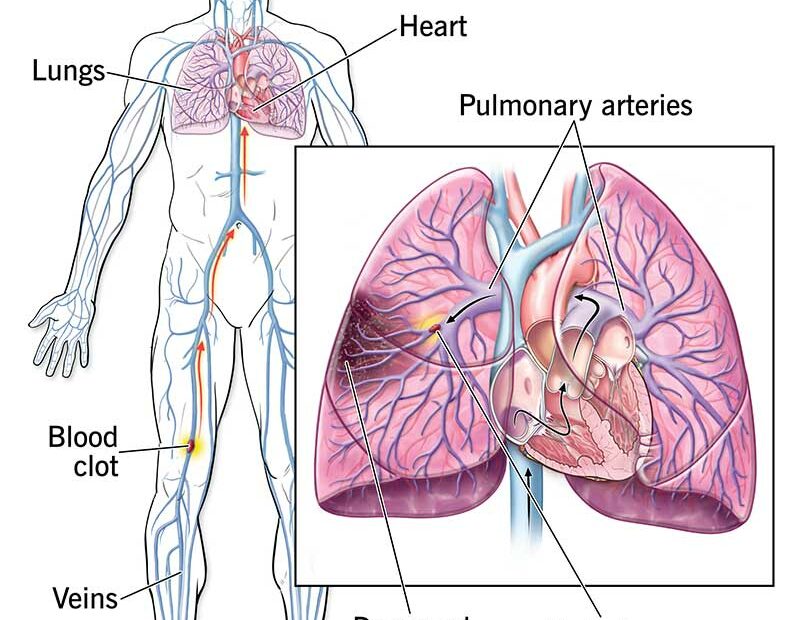
Η πνευμονική εμβολή (ΠΕ) είναι μια απειλητική για τη ζωή κατάσταση, η οποία οφείλεται κυρίως σε απόφραξη των πνευμονικών αγγείων από θρόμβο. Η σωστή αναγνώριση και διαχείρισή της είναι κρίσιμη για τη μείωση της νοσηρότητας και της θνητότητας, ιδιαίτερα στους ασθενείς υψηλού κινδύνου.
🔬 Παθοφυσιολογία
Η πνευμονική εμβολή προκαλείται συνήθως από έναν εν τω βάθει φλεβικό θρόμβο (DVT), ο οποίος μεταναστεύει από τις φλέβες των κάτω άκρων ή της πυέλου προς τις πνευμονικές αρτηρίες. Η απόφραξη των πνευμονικών αγγείων οδηγεί σε:
-
Αύξηση της πνευμονικής αγγειακής αντίστασης
-
Δυσλειτουργία της δεξιάς κοιλίας
-
Υποξαιμία, μέσω V/Q αναντιστοιχίας (ventilation/perfusion mismatch)
-
Αναταραχή αιμοδυναμικής, σε σοβαρές περιπτώσεις
Η πνευμονική εμβολή αποτελεί τμήμα του ευρύτερου φάσματος της Φλεβοθρομβοεμβολικής νόσου (VTE), μαζί με τη βαθιά φλεβική θρόμβωση.
📊 Επιδημιολογικά Στοιχεία
-
Ετήσια επίπτωση: 60-70 περιπτώσεις ανά 100.000 πληθυσμού
-
Υπολογίζεται ότι 25.000 άνθρωποι πεθαίνουν κάθε χρόνο μόνο στο Ηνωμένο Βασίλειο από προλήψιμη νοσοκομειακή ΠΕ
-
Υψηλότερος κίνδυνος:
-
Ορθοπεδικά χειρουργεία (ισχίου/γόνατος)
-
Κακοήθειες και επεμβάσεις για καρκίνο
-
Νοσηλεία για οξείες ιατρικές καταστάσεις (το πιο κοινό)
-
🧠 Κλινική Εκτίμηση – Πώς θα την υποψιαστείτε;
Η ΠΕ συχνά δεν έχει σαφή κλινική εικόνα. Πολλά συμπτώματα είναι μη ειδικά.
Τυπικά συμπτώματα:
-
Δύσπνοια
-
Πλευριτικού τύπου θωρακικός πόνος
-
Βήχας ± αιμόπτυση
-
Συγκοπτικά επεισόδια
Σημεία:
-
Ταχύπνοια
-
Ταχυκαρδία
-
Υποξαιμία
-
Χαμηλή αρτηριακή πίεση (σε βαριές περιπτώσεις)
-
Οίδημα κάτω άκρου (αν υπάρχει DVT)
🛠️ Διαγνωστική Προσέγγιση
1. Αξιολόγηση Κλινικής Πιθανότητας (Clinical Probability Assessment)
Χρήση εργαλείων όπως:
Wells Score for PE:
| Κριτήριο | Βαθμοί |
|---|---|
| Κλινικά σημεία DVT | +3 |
| Πιθανή διάγνωση PE > εναλλακτικών | +3 |
| Καρκίνος | +1 |
| Αιμόπτυση | +1 |
| Ταχυκαρδία >100 bpm | +1.5 |
| Ακινητοποίηση / Χειρουργείο | +1.5 |
| Προηγούμενη VTE | +1.5 |
-
4: Υψηλή πιθανότητα
-
≤4: Χαμηλή πιθανότητα → εφαρμόζεται κανόνας PERC (Pulmonary Embolism Rule-out Criteria)
2. D-dimers
-
Πολύ ευαίσθητο αλλά μη ειδικό.
-
Χρήσιμο μόνο σε ασθενείς με χαμηλή κλινική πιθανότητα.
3. Απεικονίσεις
-
CTPA (αξονική πνευμονική αγγειογραφία): Η εξέταση εκλογής
-
V/Q scan: Όταν η CTPA δεν είναι διαθέσιμη ή αντενδείκνυται
-
Υπερηχογράφημα κάτω άκρων (Doppler): Για αναζήτηση DVT
-
Υπερηχοκαρδιογράφημα (ECHO): Μπορεί να δείξει δυσλειτουργία δεξιάς κοιλίας σε βαριά PE
🧪 Αιματολογικές Εξετάσεις
-
D-dimer
-
Αέρια αίματος (σε σοβαρές περιπτώσεις: υποξαιμία, υποκαπνία)
-
Τροπονίνη & BNP (αντικατοπτρίζουν επιβάρυνση δεξιάς κοιλίας)
💊 Θεραπευτική Αντιμετώπιση
1. Αντιπηκτική αγωγή (mainstay treatment)
-
Ηπαρίνη χαμηλού μοριακού βάρους (LMWH) ή φονταπαρινουξ (Fondaparinux)
-
NOACs (π.χ. apixaban, rivaroxaban) σε σταθερούς ασθενείς
-
Βαρφαρίνη (σε συγκεκριμένες περιπτώσεις)
2. Θρομβολυτική θεραπεία
-
Σε υποτασικούς ή αιμοδυναμικά ασταθείς ασθενείς
-
Συνήθως με alteplase
-
Αντενδείξεις: ενεργός αιμορραγία, πρόσφατο χειρουργείο, ΑΕΕ
3. Χειρουργική ή διαδερμική αφαίρεση θρόμβου
-
Όταν η θρομβόλυση αποτύχει ή αντενδείκνυται
4. Inferior vena cava (IVC) φίλτρο
-
Εναλλακτική για πρόληψη PE όταν η αντιπηκτική αγωγή αντενδείκνυται
🧑⚕️ Ειδικές Ομάδες Ασθενών
🔹 Έγκυες:
-
Πιο πιθανή χρήση V/Q scan
-
LMWH είναι ασφαλέστερη επιλογή
🔹 Ογκολογικοί ασθενείς:
-
Συχνότερες υποτροπές
-
Συνήθως προτιμάται LMWH ή NOACs (ανάλογα με τύπο και εντόπιση του καρκίνου)
🔹 Ηλικιωμένοι:
-
Περισσότερες συνοσηρότητες
-
Προσοχή σε νεφρική λειτουργία κατά την επιλογή αντιπηκτικών
📋 Κατευθυντήριες Οδηγίες (Guidelines)
Οι πιο πρόσφατες ευρωπαϊκές και αμερικανικές οδηγίες (π.χ. ESC 2019, ACCP) συστήνουν:
-
Ατομικοποίηση θεραπείας βάσει της κλινικής εικόνας και του κινδύνου
-
Αξιολόγηση κινδύνου αιμορραγίας πριν από αντιπηκτική/θρομβολυτική θεραπεία
-
Έμφαση στην πρόληψη ενδονοσοκομειακής ΠΕ με θρομβοπροφύλαξη (π.χ. LMWH)
🧷 Συμπερασματικά
Η πνευμονική εμβολή είναι μια σοβαρή, αλλά διαχειρίσιμη κατάσταση, εφόσον αναγνωριστεί έγκαιρα και αντιμετωπιστεί κατάλληλα. Οι επαγγελματίες υγείας – και ιδίως οι προνοσοκομειακοί – θα πρέπει:
-
Να διατηρούν υψηλό δείκτη υποψίας, ειδικά σε ασθενείς με αιφνίδια δύσπνοια ή ταχυκαρδία
-
Να εφαρμόζουν δομημένους αλγορίθμους εκτίμησης
-
Να προωθούν την πρόληψη μέσω θρομβοπροφύλαξης και επαγρύπνησης
Βιβλιογραφικές Αναφορές
- Francis CW. Clinical Practice. Prophylaxis for thromboembolism in hospitalised medical patients. New England Journal of Medicine. 2007; 356(14): p. 1438-1444.
- Department of Health and Chief Medical Officer. Report of the independent expert working group on the prevention of venous thromboembolism in hospitalised patients. (Guideline Ref ID DH2007)
- Ferrari E, Baudouy M, Cerboni P, Tibi T, Guigner A, Leonetti J, Clinical epidemiology of venous thromboembolic disease. Results of a French Multicentre Registry. Eur Heart J. 1997 Apr;18(4):685-91.
- Janata K, Holzer M, Domanovitis H, Mullner M, Bankier A, et al. Mortality of patients with pulmonar embolism. Wein Klin Wochenschr. 2002 Sep; 30(114).
- Wells PS, Anderson DR, Rodger M, Stiell , et al. Excluding pulmonary embolism at the bedside without diagnostic imaging: management of patients with suspected pulmonary embolism presenting to the emergency department by using simple clinical model and d-dimer. Annals of Internal Medicine. 2001; 135.
- Morrone D, Morrone V. Acute Pulmonary Embolism: Focum on the Clinical Picture. Korean Circulation Journal. 2018 May; 48(5).
- British Thoracic Society Standards of Care Committee Pulmonary Embolism Guideline Development Group. British Thoracic Society guidelines for the management of suspected acute pulmonary embolism. Thorax. 2003; 58: p. 470-483.
- Pruszczyk P, Szulc M, Torbicki A. Troponin levels in acute pulmonary embolism. Chest. 2002; 122: p. 2264-2265.
- Le Gal G, Righini M, Roy PM, et al. Prediction of pulmonary embolism in the emergency department: the revised Geneva score. Annals of Internal Medicine. 2006; 1444(3): p. 165-171.
- Klok FA, Mos , ICM , Nijkeuter M, et al. Simplification of the Revised Genev Score for Assessing Clinical Probability of Pulmonary Embolism. Arch Intern Med. 2008; 168(19): p. 2131-2136.
- Kline JA, Courtney DM, Kabrhel C, et al. Prospective multicentre evaluation of the pulmonary embolism rule-out criteria. Journal of Thrombosis and Haemostasis. 2008; 6(5).
- Singh B, Parsaik AK, Agarwal D, et al. Diagnostic Accuracy of the Pulmonary Embolism Rule-Out Criteria: A Systematic Review and Meta-Analysis. Annals of Emergnecy Medicine. 2012; 59(6): p. 517-520.
- Acute Venous Thromboembolic Disease. American College of Emergency Physicians clinical policies subcommittee. [Online]. 2018.
- National Institute for Health and Care Excellence. Venous thromboembolic diseases: diagnosis, management and thrombophilia testing. NICE guideline [NG158]. 2020.
- The PIOPED Investigators. Value of the ventilation/perfusion scan in acute pulmonary embolism. Results of the prospective investigation of pulmonary embolism diagnosis (PIOPED). JAMA 1990 23-30;263(20):2753-9
- Sadosty AT et al. Emergency department D-dimer testing. Journal of Emerg Med 2001;21(4):423-429
- Ginsberg JS, Wells PS, Kearon C, et al. Sensitivity and specificity of a rapid whole-blood assay for D-dimer in the diagnosis of pulmonary embolism. Ann Intern Med. 1998;129(12):1006-11.
- Kearon C, Ginsberg JS, Douketis J, et al (Canadian Pulmonary Embolism Diagnosis Study (CANPEDS) Group). An evaluation of D-dimer in the diagnosis of pulmonary embolism: a randomized trial. Ann Intern Med. 2006 Jun 6;144(11):812-21.
- Goodman LR, Lipchik RJ, Kuzo RS, et al. Subsequent pulmonary embolism risk after a negative helical CT pulmonary angiogram: prospective comparison with scintigraphy. Radiology 2000;215:53542.
- Nilsson T, Olausson A, Johnsson H, et al. Negative spiral CT in acute pulmonary embolism. Acta Radiol 2002;43:48691.
- Hritani R, Alrifai A, Soud M, Pacha HM, Alraies MC. Which patients with pulmonary embolism need echocardiography. Cleveland Clinic Journal of Medicine. 2018 Nov; 85(11): p. 826-828.
- Daniel KR, Jackson RE, Kline JA. Utility of lower extremity venous ultrasound scanning in the diagnosis and exclusion of pulmonary embolism in outpatients. Ann Emerg Med 2000;35:54754.
- change to ESC Scientific Document Group, 2019 ESC Guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the European Respiratory Society (ERS): The Task Force for the diagnosis and management of acute pulmonary embolism of the European Society of Cardiology (ESC), European Heart Journal, Volume 41, Issue 4, 21 January 2020, Pages 543–603.
- PEITHO Investigators. Fibrinolysis for patients with Intermediate-Risk Pulmonary Embolism. New England Journal of Medicine. 2014;(340): p. 1402-1411.
- Frederikus A. Klok, Gregory Piazza, Andrew S.P. Sharp, Fionnuala Ní Ainle, et al. Ultrasound-facilitated, catheter-directed thrombolysis vs anticoagulation alone for intermediate-high-risk Pulmonary Embolism: Rational and design of the HI-PEITHO study. American Heart Journal. 2022 Sept; 251: p. 45-53.
- Aujesky D, Obrosky DS, Stone RA. et al. Derivation and validation of a prognostic model for pulmonary embolism. Am J Respir Crit Care Med 2005;172 (8) 1041- 1046
- Jimenez D, Aujesky D, Moores L et al. Simplification of the Pulmonary Embolism Severity Index for Prognostication in Patients with Acute Symptomatic Pulmonary Embolism Arch Intern Med. 2010;170(15):1383-1389
- Lee AY, Levine MN, Baker RI, et al. Low-molecular-weight heparin versus a coumarin for the prevention of recurrent venous thromboembolism in patients with cancer. New England Journal of Medicine. 2003; 349(2):146-153.
- McColl MD, Tait RO, Greer IA, et al. Injecting drug use is a risk factor for deep vein thrombosis in women in Glasgow. British Journal of Haematology. 2001; 112(641).
Πηγή: Pulmonary Embolism
Παναγιώτης Σπανός
ΔΙΑΣΩΣΤΕΣ ΡΟΔΟΥ