Οδηγός για επαγγελματίες υγείας και διασώστες πρώτης γραμμής
🔎 Τι είναι η παιδική κακοποίηση;
Η παιδική κακοποίηση και παραμέληση ορίζεται, σύμφωνα με τον Ομοσπονδιακό Νόμο των ΗΠΑ (CAPTA, 1974), ως:
«Κάθε πρόσφατη πράξη ή παράλειψη από γονέα ή φροντιστή που προκαλεί θάνατο, σοβαρή σωματική ή ψυχική βλάβη, σεξουαλική κακοποίηση ή εκμετάλλευση· ή μια ενέργεια ή παράλειψη που ενέχει άμεσο κίνδυνο σοβαρής βλάβης.»
🧩 Τύποι Κακοποίησης
-
Σωματική κακοποίηση: Μώλωπες, κατάγματα, εγκαύματα, εγκεφαλική κάκωση κ.ά.
-
Σεξουαλική κακοποίηση: Κάθε σεξουαλική πράξη ή επαφή με ανήλικο.
-
Ψυχολογική/συναισθηματική κακοποίηση: Υποβάθμιση, απειλές, απόρριψη.
-
Παραμέληση: Αποτυχία κάλυψης βασικών αναγκών (τροφή, υγεία, φροντίδα, εκπαίδευση).
🧠 Ιατρική κακοποίηση (Munchausen by proxy): Ο γονιός επινοεί ή προκαλεί συμπτώματα στο παιδί για να λάβει ιατρική προσοχή. Ιδιαίτερη προσοχή απαιτείται σε ανεξήγητα συμπτώματα ή συχνές επισκέψεις χωρίς βελτίωση.
🌍 Παγκόσμια & Δημογραφικά Δεδομένα
-
Η παιδική κακοποίηση αφορά όλες τις φυλές, τάξεις και πολιτισμούς.
-
Τα δύο φύλα πλήττονται εξίσου, αλλά τα αγόρια εμφανίζουν υψηλότερα ποσοστά ανθρωποκτονίας.
-
Τα βρέφη <1 έτους έχουν τη μεγαλύτερη συχνότητα κακοποίησης (25,3/1000).
-
Τα παιδιά <3 ετών παρουσιάζουν τη μεγαλύτερη θνητότητα από κακοποίηση.
📉 Επιδημιολογία – ΗΠΑ (2021)
-
600.000 περιπτώσεις κακοποίησης ή παραμέλησης
-
76%: παραμέληση | 16%: σωματική | 10,1%: σεξουαλική | 0,2%: trafficking
-
Θνησιμότητα: 2,46/100.000 παιδιά
-
83% των δραστών: ηλικία 18–44 | 52%: γυναίκες
🩺 Κλινική Εκτίμηση & Αντιμετώπιση στο ΤΕΠ
1️⃣ Πρώτη προτεραιότητα: Ιατρική σταθεροποίηση
Ακολουθήστε τις κατευθυντήριες οδηγίες (ATLS, APLS). Μην καθυστερείτε για ιατροδικαστικά ζητήματα.
2️⃣ Φυσική εξέταση:
-
Γενική εμφάνιση, ζωτικά σημεία
-
Ανάπτυξη: ύψος, βάρος, περίμετρος κεφαλής
-
Βαθμολογία Γλασκώβης
-
Πλήρης δερματολογικός έλεγχος
-
Ειδική εξέταση ανάλογα με τον τραυματισμό

3️⃣ Εργαστηριακός και απεικονιστικός έλεγχος:
-
AST/ALT: πιθανός κοιλιακός τραυματισμός
-
Ακτινογραφίες από παιδοακτινολόγο: εντοπισμός υποκλινικών καταγμάτων
-
CT/MRI: σε υποψία κακοποιητικής κάκωσης κεφαλής
📋 Λήψη Ιστορικού: Στρατηγική προσέγγιση
Η συλλογή ιστορικού είναι θεμελιώδης αλλά δύσκολη. Το παιδί μπορεί να συνοδεύεται από τον δράστη ή από κάποιον που αγνοεί την αλήθεια. Κάθε λεπτομέρεια έχει αξία.
🔑 Κύριες αρχές:
-
Ανοιχτές ερωτήσεις: «Πώς έγινε αυτό;»
-
Καταγραφή σε εισαγωγικά των δηλώσεων του παιδιού
-
Καμία υπόδειξη πιθανού μηχανισμού από τον εξεταστή
-
Συνεργασία με CPS και αρχές αν είναι παρόντες
✅ Ανάλυση ιστορικού τραύματος (π.χ. πτώσης):
-
Αρχική θέση του παιδιού
-
Απόσταση και τύπος πτώσης
-
Πού και πώς προσγειώθηκε
-
Μαρτυρίες, χρόνος και τόπος συμβάντος
-
Αντίδραση παιδιού και φροντιστή
-
Αναπτυξιακή ικανότητα (π.χ. μπορεί να αναρριχηθεί;)
📊 Εξειδικευμένο ιστορικό:
-
Ανάπτυξη και διατροφή (ιδίως σε υποψία FTT)
-
Προγεννητικό και περιγεννητικό ιστορικό
-
Ιστορικό ασθενειών, τραυμάτων, επεμβάσεων
-
Οικογενειακό ιστορικό αιμορραγικών ή οστικών διαταραχών
-
Πλήρες κοινωνικό ιστορικό (CPS εμπλοκή, χρήση ουσιών, ενδοοικογενειακή βία)
🚨 Κακοποιητική Κρανιοεγκεφαλική Κάκωση (Abusive Head Trauma – AHT)
Συμπτώματα:
-
Αλλαγή επιπέδου συνείδησης, κώμα
-
Σπασμοί, άπνοια, BRUE
-
Εμετοί, άρνηση σίτισης, υψηλό κλάμα
-
Αυξημένη περίμετρος κεφαλής (σε χρόνια περιστατικά)
-
Καρδιοαναπνευστική ανακοπή
-
Συνυπάρχοντα κατάγματα ή μώλωπες
Προγνωστικά στοιχεία:
-
Θνησιμότητα υψηλότερη σε παιδιά 2–4 ετών με AHT (22%)
-
72% παρουσιάζουν αναπηρία 5 χρόνια μετά
-
Καθυστέρηση ανάπτυξης, επιληψία, κινητικά ελλείμματα, διαταραχές μάθησης
-
⚖️ Νομική Υποχρέωση Αναφοράς
Στις ΗΠΑ (και σε πολλές άλλες χώρες), οι επαγγελματίες υγείας είναι υποχρεωμένοι να αναφέρουν κάθε εύλογη υποψία κακοποίησης – ακόμη κι αν δεν υπάρχουν αποδείξεις. Η αναφορά δεν καθυστερείται ούτε μεταφέρεται σε επόμενο ιατρό.
🧠 Εκπαίδευση και Πρόληψη
-
Ενημέρωση γονέων για μη βίαιες μεθόδους πειθαρχίας
-
Εκστρατείες ενημέρωσης για το ταρακούνημα βρεφών
-
Παραπομπές σε κοινωνικές υπηρεσίες και ψυχική υποστήριξη σε οικογένειες υψηλού κινδύνου
Φυσική Εξέταση: Καθοριστικό Στάδιο στη Διερεύνηση Παιδικής Κακοποίησης
Η φυσική εξέταση αποτελεί κρίσιμο βήμα στην αξιολόγηση ενός παιδιού για πιθανή κακοποίηση. Πέρα από τα ζωτικά σημεία και την αρχική γενική εικόνα του παιδιού, δίνεται έμφαση στη διατροφή, τα αναπτυξιακά δεδομένα (ύψος, βάρος, περίμετρος κεφαλής – ιδιαίτερα σε υποψία αμέλειας ή κακοποίησης κεφαλής), την αξιολόγηση του επιπέδου συνείδησης μέσω της κλίμακας Glasgow (GCS), καθώς και πλήρη δερματολογική και νευρολογική εξέταση.
Όλα τα παιδιά με υποψία κακοποίησης πρέπει να εξετάζονται φορώντας ιατρική ποδιά για να διασφαλιστεί πλήρης επισκόπηση του σώματος. Η αλληλεπίδραση με τους γονείς καταγράφεται αντικειμενικά, χωρίς προσωπικές κρίσεις ή υποκειμενικά σχόλια.
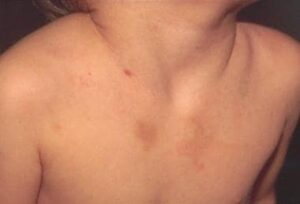
Δερματικά Ευρήματα
Μώλωπες: Είναι η συχνότερη δερματική εκδήλωση πιθανής κακοποίησης που αναφέρεται από τα ΤΕΠ στις κοινωνικές υπηρεσίες. Ιδιαίτερη προσοχή δίνεται σε περιοχές όπως το τριχωτό της κεφαλής, αυτιά, αυχένας, μάτια, στοματική κοιλότητα, κορμός, γλουτοί και οι εσωτερικές επιφάνειες των άκρων.
Μώλωπες σε μη κινητικά παιδιά είναι εξαιρετικά ύποπτοι για κακοποίηση, καθώς τα παιδιά πριν αρχίσουν να κινούνται σπάνια εμφανίζουν εκχυμώσεις. Ιδιαίτερη σημασία δίνεται σε εκχυμώσεις:
-
σε μη οστέινες περιοχές (π.χ. κάτω από το πηγούνι, στην κοιλιά)
-
με συγκεκριμένο σχήμα (δαχτυλικά αποτυπώματα, γραμμικά από αντικείμενα)
-
συμμετρικές ή σε ομάδες
-
σε περιοχές όπως αυτιά, λαιμός, γεννητικά όργανα ή γλουτούς
Η χρονολόγηση των μωλώπων βάσει χρώματος δεν είναι αξιόπιστη και δεν πρέπει να χρησιμοποιείται για καθοριστικά συμπεράσματα.
Κακώσεις γεννητικών οργάνων, ειδικά στα αγόρια, μπορεί να είναι είτε σωματικής είτε σεξουαλικής φύσης και απαιτούν προσεκτική διαφορική διάγνωση.
Εγκαύματα: Τα σκόπιμα εγκαύματα προκαλούνται συχνότερα από βύθιση σε καυτό νερό ή επαφή με θερμά αντικείμενα (σίδερο, τσιγάρο). Τα συμμετρικά, με καθαρά όρια και ομοιόμορφο βάθος εγκαύματα, είναι χαρακτηριστικά κακοποίησης. Αντίθετα, τυχαία εγκαύματα συνήθως έχουν ακανόνιστα όρια.
Σκελετικοί Τραυματισμοί
Η ψηλάφηση όλων των οστών είναι απαραίτητη για την αναγνώριση οξέων ή χρόνιων καταγμάτων. Ένα αρνητικό εύρημα στην κλινική εξέταση δεν αποκλείει κατάγματα. Έτσι, παιδιά <2 ετών με πιθανή κακοποίηση πρέπει να υποβάλλονται σε skeletal survey (περίπου 21 ακτινογραφίες).
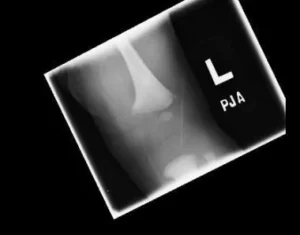
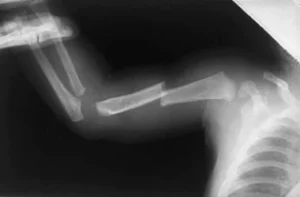
Ευρήματα με υψηλή υποψία κακοποίησης:
-
Πολλαπλά κατάγματα διαφόρων ηλικιών
-
Κατάγματα πλευρών, ιδίως οπισθοπλάγιων
-
Μεταφυσιακές κακώσεις (γνωστές ως “bucket handle” ή “corner” fractures)
-
Κατάγματα της ωμοπλάτης, στερνικού ή ακανθώδους αποφύσεων
Αντίθετα, κατάγματα χαμηλής ειδικότητας (όπως γραμμικά κατάγματα κρανίου ή της κλείδας) δεν είναι επαρκή από μόνα τους για τεκμηρίωση κακοποίησης, αλλά απαιτούν πλήρη αξιολόγηση του ιστορικού.
Σε ασαφείς περιπτώσεις, η διαφορική διάγνωση περιλαμβάνει παθήσεις όπως η οστεογενεσισή ατελής, ραχίτιδα, καρκινώματα ή συγγενή αίτια.
Κρανιοεγκεφαλικές Κακώσεις (AHT)
Το σύνδρομο κακοποιητικής κρανιοεγκεφαλικής κάκωσης (Abusive Head Trauma, πρώην “Shaken Baby Syndrome”) είναι από τις πιο σοβαρές μορφές παιδικής κακοποίησης.
Τυπικά ευρήματα:
-
Υποσκληρίδιες αιμορραγίες
-
Εκτεταμένες αιμορραγίες αμφιβληστροειδούς
-
Εγκεφαλικό οίδημα / ισχαιμική βλάβη
-
Κατάγματα πλευρών ή μεταφυσιακά κατάγματα
Το νευρολογικό ιστορικό μπορεί να είναι αρχικά ασαφές (π.χ. ευερεθιστότητα, εμετός, υποτονία, σπασμοί ή BRUE), γι’ αυτό απαιτείται νευροαπεικόνιση ακόμα και χωρίς εξωτερικά σημάδια τραύματος.
Η διάγνωση γίνεται με συνδυασμό CT/MRI εγκεφάλου, οφθαλμολογική εκτίμηση, και πλήρη σωματική και σκελετική εκτίμηση. Διαφορική διάγνωση πρέπει να περιλαμβάνει αιματολογικές διαταραχές, μεταβολικά νοσήματα (π.χ. γλουταρική οξυουρία), αγγειακές δυσπλασίες, μηνιγγίτιδα κ.ά.
Κοιλιακοί Τραυματισμοί
Η κακοποίηση της κοιλιάς είναι σπάνια αλλά εξαιρετικά επικίνδυνη. Δεν συνοδεύεται πάντα από εξωτερικά σημεία. Επομένως, σε παιδιά με κοιλιακή ευαισθησία, εκχυμώσεις στον κορμό, υποτάσση ή συνύπαρξη με AHT ή κάταγμα μηριαίου, πρέπει να διενεργούνται εργαστηριακές και απεικονιστικές εξετάσεις.
Διαφορική Διάγνωση
Η διάγνωση κακοποίησης είναι διάγνωση αποκλεισμού. Απαιτείται πλήρης διαφορική σκέψη ανάλογα με τη βλάβη:
-
Για μώλωπες: φυσιολογικοί τραυματισμοί, αιματολογικά νοσήματα (π.χ. πορφύρα, θρομβοπενία), γενετικά σύνδρομα, καρκίνοι, δερματικές παθήσεις, λαϊκές πρακτικές.
-
Για κατάγματα: γενετικά σύνδρομα οστικής ευθραυστότητας, λοιμώξεις, καρκίνοι, μεταβολικά νοσήματα.
-
Για εγκαύματα: ατοπική δερματίτιδα, επιμολυσμένες βλάβες, χημικές ουσίες, φωτοτοξικότητα.
-
Για AHT: συγγενείς/αποκτηθείσες αιμορραγικές διαταραχές, λοιμώξεις, όγκοι, συγγενείς ανωμαλίες.
Εργαστηριακός και Απεικονιστικός Έλεγχος σε Περιπτώσεις Παιδικής Κακοποίησης
Η διερεύνηση της παιδικής κακοποίησης δεν περιορίζεται στη φυσική εξέταση. Οι εργαστηριακές και απεικονιστικές εξετάσεις συμβάλλουν όχι μόνο στη διάγνωση τραυμάτων αλλά και στη συλλογή ιατροδικαστικών στοιχείων.
Εργαστηριακός Έλεγχος
Ο εργαστηριακός έλεγχος μπορεί να έχει μεγαλύτερη ιατροδικαστική παρά κλινική αξία. Για παράδειγμα, η ανίχνευση αυξημένων ηπατικών ενζύμων (AST ή ALT) μπορεί να αποκαλύψει υποκλινική κοιλιακή κάκωση που αλλιώς θα περνούσε απαρατήρητη.
Κρανιοεγκεφαλικές Κακώσεις
Η αρχική διερεύνηση επικεντρώνεται στην αναγνώριση οξέων αναγκών (π.χ. διαταραχές πήξης, αναιμία) και στον αποκλεισμό κληρονομικών αιμορραγικών διαταραχών. Συνήθεις εξετάσεις περιλαμβάνουν:
-
Γενική αίματος
-
PT/INR, aPTT
-
Παράγοντες πήξης VIII και IX
-
Fibrinogen, D-dimer
-
Σε ειδικές περιπτώσεις, ανάλυση οργανικών οξέων ούρων (π.χ. γλουταρική οξυουρία τύπου 1)
Μώλωπες
Δεν υπάρχει λόγος εκτεταμένου ελέγχου αιμορραγικής διάθεσης όταν η κατανομή των μωλώπων είναι χαρακτηριστική για κακοποίηση (π.χ. συμμετρικοί, σε μη κινητικό βρέφος). Όταν χρειάζεται, οι εξετάσεις περιλαμβάνουν:
-
Γενική αίματος με αιμοπετάλια
-
PT/INR, aPTT
-
Παράγοντες VIII, IX
-
von Willebrand factor (antigen & activity)
Έλεγχος Τοξικολογίας
Σε ανεξήγητη μεταβολή επιπέδου συνείδησης ή ύποπτη έκθεση, γίνεται έλεγχος ούρων για τοξικές ουσίες. Έως και 15% των παιδιών που διερευνώνται για κακοποίηση έχουν θετικό δείγμα. Λόγω συχνών ψευδώς θετικών/αρνητικών αποτελεσμάτων, απαιτείται επιβεβαίωση με GC/MS και τήρηση αλυσίδας φύλαξης του δείγματος.
Κοιλιακός Τραυματισμός
Προτείνεται screening για απόκρυφες κοιλιακές κακώσεις (OAT) σε όλα τα παιδιά <5 ετών με υποψία κακοποίησης:
-
AST, ALT, αμυλάση, λιπάση, ανάλυση ούρων.
Αν AST/ALT >80 IU/L ή λιπάση >100 IU/L, ακολουθεί αξονική κοιλίας/πυέλου με σκιαγραφικό.
Κατάγματα
Τα περισσότερα κατάγματα δεν απαιτούν εργαστηριακή διερεύνηση. Όταν υπάρχει υποψία μεταβολικής οστικής νόσου:
-
Ασβέστιο, Φώσφορος, Αλκαλική φωσφατάση
-
25-υδροξυβιταμίνη D, PTH
-
Ουρικό Ca/Cr ratio, Χαλκός, Βιταμίνη C
-
DNA test για οστεογενεσισή ατελή (σε συνεργασία με ειδικό)
Τραύμα Θώρακα/Καρδιάς
Σε θωρακικά τραύματα (κατάγματα πλευρών/στέρνου), έλεγχος τροπονίνης. Αν >0,04 ng/mL, εξετάζεται η διενέργεια υπερηχογραφήματος καρδιάς.
Απεικονιστικός Έλεγχος
Η ερμηνεία των παιδιατρικών ακτινογραφιών απαιτεί εξειδικευμένο παιδοακτινολόγο λόγω ιδιαιτεροτήτων (π.χ. ραφές κρανίου).
Skeletal Survey
Το skeletal survey περιλαμβάνει 21 ακτινογραφίες για ανεύρεση υποκλινικών καταγμάτων, με συχνότητα ευρημάτων περίπου 10% σε κακοποιημένα παιδιά <2 ετών.
Ενδείξεις:
-
Όλα τα παιδιά <2 ετών με εμφανείς ή ύποπτες κακώσεις
-
Μη κινητικά βρέφη με εκχυμώσεις, στοματικές βλάβες ή ανεξήγητα τραύματα
-
Αδέλφια/δίδυμα κακοποιημένου παιδιού
CT και MRI
-
CT εγκεφάλου (χωρίς σκιαγραφικό): Όλα τα παιδιά <6 μηνών ή <24 μηνών με ύποπτο κρανιοεγκεφαλικό τραύμα.
-
MRI εγκεφάλου & αυχενικής μοίρας: Σε ΑHT ή ύποπτες συνδεσμικές βλάβες.
-
CT κοιλίας/πυέλου: Σε ανεξήγητη υποψία κοιλιακής κάκωσης ή αυξημένα AST/ALT/λιπάση.
Προνοσοκομειακή Φροντίδα (EMS)
Οι διασώστες έχουν μοναδικό ρόλο στην καταγραφή του αρχικού περιβάλλοντος και της πρώτης μαρτυρίας. Το πρώτο ιστορικό τραύματος είναι συχνά το πιο ακριβές.
Κάθε υποψία κακοποίησης πρέπει να αναφέρεται άμεσα στις αρμόδιες αρχές (CPS).
Φροντίδα στο Τμήμα Επειγόντων (ED)
Η σταθεροποίηση του παιδιού ακολουθεί το ATLS και APLS, με επιπρόσθετη προσοχή στη συλλογή ιατροδικαστικών στοιχείων:
-
Φωτογράφιση τραυμάτων πριν από τη θεραπεία (με μέτρο μέτρησης και ανατομικά σημεία).
-
Αναλυτική τεκμηρίωση ευρημάτων και ιστορικού, χωρίς προσπάθεια επιβεβαίωσης του δράστη ή του μηχανισμού.
-
Ενημέρωση CPS/αστυνομίας πριν την έξοδο του παιδιού από το νοσοκομείο.
Σε υποψία ιατρικής κακοποίησης (Munchausen-by-proxy), η αντιπαράθεση με τον γονέα αποφεύγεται στο ED· ενημερώνεται άμεσα ο παιδίατρος ειδικός στην κακοποίηση.
Ιατροδικαστικές και Νομικές Πτυχές
Ο ρόλος του ιατρού είναι να υποπτεύεται και να τεκμηριώνει την κακοποίηση, όχι να επιβεβαιώνει το δράστη ή την πρόθεση.
-
Η ακριβής καταγραφή (με εισαγωγικά για τις φράσεις του παιδιού) είναι κρίσιμη για μελλοντική κατάθεση.
-
Η παράλειψη αναφοράς ύποπτης κακοποίησης ενέχει μεγαλύτερο νομικό κίνδυνο από μια καλοπροαίρετη αναφορά που δεν επιβεβαιώνεται.
-
Οι επαγγελματίες υγείας έχουν νομική ασυλία όταν αναφέρουν κακοποίηση καλόπιστα.
Συμβουλευτική και Διεπιστημονική Αντιμετώπιση
Το Τμήμα Επειγόντων Περιστατικών (ΤΕΠ) έχει συχνά το πλεονέκτημα της άμεσης πρόσβασης σε κοινωνικές υπηρεσίες και της συνεργασίας με διεπιστημονική ομάδα. Η ιατρική φροντίδα ενός σοβαρά τραυματισμένου παιδιού με υποψία κακοποίησης οφείλει να είναι ομαδική υπόθεση.
Η ομάδα πρέπει να περιλαμβάνει:
-
Ιατρό με εμπειρία στις παιδιατρικές επείγουσες καταστάσεις,
-
Χειρουργό με εμπειρία στην παιδική τραυματολογία,
-
Κλινικό ιατρό εξειδικευμένο στη διαχείριση περιστατικών παιδικής κακοποίησης.
Ανάλογα με την περίπτωση, μπορεί να απαιτηθούν και ειδικοί όπως:
-
Παιδιατρικός ακτινολόγος,
-
Παιδονευρολόγος ή νευροχειρουργός,
-
Παιδοορθοπεδικός,
-
Οφθαλμίατρος με εμπειρία σε περιπτώσεις κακοποίησης.
Εξειδικευμένες υπηρεσίες συμβουλευτικής για περιστατικά κακοποίησης παιδιών είναι διαθέσιμες σε πολλές περιοχές και μπορούν να υποστηρίξουν τον κλινικό ιατρό, τόσο στη διαγνωστική τεκμηρίωση, όσο και σε νομικό επίπεδο (π.χ. κατάθεση στο δικαστήριο). Ο οργανισμός Ray Helfer Society διατηρεί μητρώο εξειδικευμένων ιατρών κακοποίησης παιδιών.
Υποχρέωση Αναφοράς
Οι επαγγελματίες υγείας που έχουν εύλογη υποψία πως ένα παιδί έχει κακοποιηθεί ή διατρέχει κίνδυνο κακοποίησης, έχουν νομική υποχρέωση άμεσης αναφοράς στις αρμόδιες αρχές προστασίας ανηλίκων (π.χ. κοινωνικές υπηρεσίες ή αστυνομία).
Η αναφορά πρέπει να γίνεται πριν την έξοδο του παιδιού από το νοσοκομείο, ώστε οι αρμόδιες υπηρεσίες να έχουν χρόνο να ελέγξουν τυχόν προηγούμενα περιστατικά, να έρθουν στο ΤΕΠ και να συζητήσουν με την ιατρική ομάδα.
Σε πολλές πολιτείες των ΗΠΑ, προβλέπεται χρονικό όριο εντός του οποίου πρέπει να γίνει η προφορική και η γραπτή αναφορά. Στην Ελλάδα, το άρθρο 23 του Ν. 3500/2006 και άλλες διατάξεις επιβάλλουν παρόμοιες υποχρεώσεις στους επαγγελματίες υγείας.
Η ενημέρωση των γονέων για την αναφορά είναι γενικά επιθυμητή, εκτός εάν υπάρχει κίνδυνος να διαφύγουν ή να προκαλέσουν επιπλέον βλάβη στο παιδί.
❗ Όλοι οι επαγγελματίες (ιατροί, νοσηλευτές, διασώστες) φέρουν ατομική ευθύνη ακόμα και αν μόνο ένας κάνει την αναφορά. Δεν απαιτείται πολλαπλή αναφορά για το ίδιο περιστατικό.
Η νοσηλευτική τεκμηρίωση πρέπει να είναι λεπτομερής, περιλαμβάνοντας κατά λέξη τα ερωτήματα και τις απαντήσεις του παιδιού ή του συνοδού. Αυτή η τεκμηρίωση μπορεί να συγκριθεί αργότερα με άλλες καταγραφές για πιθανές ανακολουθίες.
Νοσηλεία, Παρακολούθηση και Μεταφορά
Η νοσηλεία ενός παιδιού με υποψία κακοποίησης μπορεί να είναι απαραίτητη όχι μόνο για την αντιμετώπιση των τραυμάτων, αλλά και για να εξασφαλιστεί η ασφάλεια του παιδιού, ιδιαίτερα όταν το περιβάλλον στο σπίτι δεν θεωρείται ασφαλές.
Σε περιπτώσεις όπου δεν επιτρέπεται νοσηλεία μόνο για λόγους ασφάλειας, η Κοινωνική Υπηρεσία μπορεί να κανονίσει προσωρινή φιλοξενία ή αναδοχή.
Η μεταφορά σε εξειδικευμένο παιδιατρικό κέντρο θα πρέπει να εξετάζεται όταν απαιτείται εξειδικευμένη φροντίδα ή πολυεπιστημονική προσέγγιση με εμπειρία σε περιστατικά κακοποίησης.
Η παρακολούθηση εξωτερικών ιατρείων πρέπει να είναι σαφώς τεκμηριωμένη και να περιλαμβάνει:
-
Ορθοπαιδικό ή νευροχειρουργικό follow-up,
-
Συνέχεια από παιδίατρο με εξειδίκευση στην κακοποίηση,
-
Συνέντευξη με δικανικό ειδικό (forensic interviewer),
-
Ψυχική υποστήριξη από κατάλληλους επαγγελματίες.
Η τεκμηρίωση αυτή είναι κρίσιμη, ειδικά όταν το παιδί μετακινείται σε νέα οικογενειακή δομή (π.χ. αναδοχή) και άλλοι φροντιστές αναλαμβάνουν τη συνέχιση της φροντίδας.
Πρόληψη και Κατευθυντήριες Οδηγίες
Παιδιά που στο παρελθόν είχαν προσέλθει με τραυματισμούς χωρίς να έχει γίνει αναφορά ή αφέθηκαν στην ίδια οικογένεια διατρέχουν αυξημένο κίνδυνο επανατραυματισμού ή και θανάτου.
Η καλύτερη πρόληψη από την πλευρά των επαγγελματιών του ΤΕΠ είναι:
-
Η διατήρηση υψηλού δείκτη υποψίας,
-
Η τεκμηριωμένη αξιολόγηση,
-
Η έγκαιρη αναφορά στις αρμόδιες υπηρεσίες.
Υπάρχουν αποδεδειγμένα αποτελεσματικά προληπτικά προγράμματα που μπορούν να στηρίξουν ευάλωτες οικογένειες, όπως:
-
Nurse-Family Partnership
-
Triple P (Positive Parenting Program)
-
EarlyStart
-
Υπηρεσίες κατ’ οίκον φροντίδας ή προγράμματα γονεϊκής ενδυνάμωσης
Οι κοινωνικοί λειτουργοί μπορούν να καθοδηγήσουν τις οικογένειες σε αυτούς τους πόρους.
Κατευθυντήριες Οδηγίες της Αμερικανικής Παιδιατρικής Εταιρείας (AAP)
Οι οδηγίες της American Academy of Pediatrics, ενημερώθηκαν το 2015 και επιβεβαιώθηκαν εκ νέου το 2021. Επισημαίνουν:
-
Τις μακροχρόνιες επιπτώσεις της κακοποίησης,
-
Παράγοντες κινδύνου που συχνά παραβλέπονται,
-
Την ανάγκη εξατομικευμένης διαγνωστικής προσέγγισης, βασισμένης στην κλινική εικόνα και όχι στην γενική εργαστηριακή διερεύνηση.
Πηγή: https://emedicine.medscape.com/article/800770-workup#c5
Παναγιώτης Σπανός
ΔΙΑΣΩΣΤΕΣ ΡΟΔΟΥ
