Στην ιατρική εκπαίδευση, το σηπτικό σοκ συχνά διδάσκεται ως ένα «διανεμητικό σοκ με υπερδυναμική κυκλοφορία», συνοδευόμενο από ζεστά άκρα, έντονες σφύξεις και αυξημένο καρδιακό output. Αυτή η εικόνα όμως αφορά μόνο ένα μικρό ποσοστό των ασθενών. Η πραγματικότητα είναι πολύ πιο σύνθετη.
Το λάθος που γίνεται συχνά είναι ότι ταυτίζεται η αιτία του shock με τον αιμοδυναμικό του φαινότυπο. Αντίθετα με άλλες καταστάσεις – όπως η πνευμονική εμβολή, όπου η αυξημένη μετά-φόρτιση της δεξιάς κοιλίας προκαλεί χαρακτηριστική RV ανεπάρκεια και shock – στο σηπτικό σοκ η αιμοδυναμική εικόνα ποικίλει σημαντικά μεταξύ των ασθενών.
Αιμοδυναμικοί φαινότυποι στο σηπτικό σοκ
Ανάλογα με πολλούς κλινικούς και οργανικούς παράγοντες, το σηπτικό σοκ μπορεί να εκδηλωθεί με οποιονδήποτε από τους παρακάτω αιμοδυναμικούς τύπους:
-
Διανεμητικό shock με υψηλό καρδιακό output και χαμηλές πιέσεις πλήρωσης («ζεστό» shock)
-
Διανεμητικό shock με χαμηλό καρδιακό output και χαμηλές πιέσεις πλήρωσης («κρύο» shock – όχι λόγω υποογκαιμίας, αλλά χαμηλών πιέσεων πλήρωσης)
-
Διανεμητικό shock με υψηλό καρδιακό output και υψηλές πιέσεις πλήρωσης (υψηλής παροχής με συμφόρηση)
-
Ανεπάρκεια δεξιάς κοιλίας (με υψηλό ή χαμηλό output)
-
Ανεπάρκεια αριστερής κοιλίας (με υψηλό ή χαμηλό output)
-
Διπλή κοιλιακή ανεπάρκεια
-
Περικαρδιακή συλλογή
-
Φλεβική συμφόρηση (η οποία μπορεί να συνυπάρχει με οποιοδήποτε από τα παραπάνω)
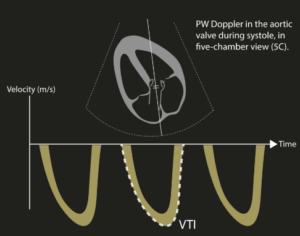
Μακρο- και μικροκυκλοφορία: η συχνά παραγνωρισμένη διάσταση
Στο σηπτικό shock εστιάζουμε κυρίως στη μακροκυκλοφορία, αλλά είναι η μικροκυκλοφορία που καθορίζει την οξυγόνωση των ιστών και την πρόγνωση. Υπάρχουν δύο τύποι ασθενών:
-
Αιμοδυναμικά συνεκτικοί: Αλλαγές στη μακροκυκλοφορία (π.χ. αύξηση του output) οδηγούν και σε βελτίωση της μικροκυκλοφορίας.
-
Ασυνεκτικοί: Παρά την ορθολογική υποστήριξη της μακροκυκλοφορίας, η μικροκυκλοφορία παραμένει ανεπαρκής – ιδιαίτερα σε προχωρημένα στάδια της σήψης.
Η εκτίμηση της μικροκυκλοφορίας μπορεί να γίνει έμμεσα, μέσω surrogate markers όπως η επαναφορά τριχοειδικής πλήρωσης (CRT).
Η πιο συχνή παγίδα: Η υπερδιάγνωση του υπερδυναμικού shock
Πολλοί ασθενείς με σηπτικό shock θεωρούνται εσφαλμένα υπερδυναμικοί, με επαρκές cardiac output και υποτιθέμενη ανταπόκριση στα υγρά. Όμως:
-
Στις πρώτες 1-2 ώρες ναι, οι περισσότεροι είναι ανταποκρινόμενoi στα υγρά (fluid responsive) (όπως δείχνει η μελέτη ANDROMEDA-SHOCK).
-
Μετά τις 6-8 ώρες, η πλειοψηφία ΔΕΝ είναι πια ανταποκρινόμενη στα υγρά.
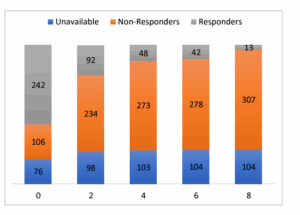
Ταυτόχρονα, η έρευνα της ομάδας Andromeda-VEXUS αναδεικνύει ότι πολλοί ασθενείς έχουν σημαντική φλεβική συμφόρηση ήδη από τα πρώιμα στάδια της σήψης. Πολλοί έχουν και υποκείμενη καρδιακή δυσλειτουργία, οξεία ή χρόνια, που επιβαρύνει την κλινική εικόνα και αυξάνει τη νοσηρότητα.
Κλινική Πράξη: Τι πρέπει να κάνουμε;
Πρακτικά, δεν μπορούμε να βασιστούμε στην αιτία (σήψη) για να προσεγγίσουμε τον αιμοδυναμικό φαινότυπο. Αντίθετα, πρέπει να χρησιμοποιούμε:
-
Ιστορικό και κλινική εξέταση
-
Εκτίμηση της κεντρικής πίεσης, του εύρους σφυγμού και της θερμοκρασίας άκρων
-
Καρδιοπνευμονική υπερηχοτομογραφία (POCUS) για:
-
Καρδιακή συσταλτικότητα
-
Πληρωτικές πιέσεις
-
Φλεβική συμφόρηση
-
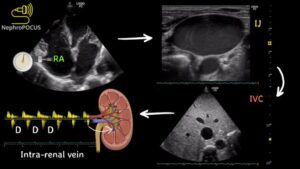
Αν ο ασθενής έχει έντονες σφύξεις, ευρύ σφυγμικό εύρος και ζεστά άκρα, πιθανότατα έχει υψηλό cardiac output και δεν χρειάζεται επιπλέον υγρά – απλώς αγγειοσυσπαστική υποστήριξη.
Για τους υπόλοιπους ασθενείς, όπου η εικόνα είναι ασαφής, η υπερηχογραφική εκτίμηση είναι το κλειδί.
Το πρόβλημα: Δεν έχουμε όλοι υπερηχογράφημα
Η μεγαλύτερη πρόκληση είναι ότι η υπερηχογραφία δεν είναι διαθέσιμη παντού και δεν κατέχουν όλοι την απαιτούμενη εκπαίδευση. Για αυτό και η ομάδα του Andromeda Pegasus προσπαθεί να αναπτύξει κλινικούς δείκτες stroke volume χωρίς την ανάγκη υπερήχου – π.χ. μέσω του εύρους σφυγμού.
Αν αυτοί οι δείκτες επαληθευτούν, θα προσφέρουν ένα κλινικά εφαρμόσιμο εργαλείο ακόμα και σε συνθήκες χαμηλών πόρων, όπως πολλές μονάδες επειγόντων ή προνοσοκομειακές δομές.
Συμπέρασμα
Το σηπτικό shock δεν έχει έναν και μοναδικό φαινότυπο. Η εξατομικευμένη εκτίμηση, με βάση κλινικά και υπερηχογραφικά δεδομένα, είναι απαραίτητη για την κατανόηση του υποκείμενου αιμοδυναμικού προφίλ και την ορθή καθοδήγηση της θεραπείας. Η τυφλή χορήγηση υγρών ή αγγειοσυσπαστικών χωρίς φαινοτυπική τεκμηρίωση ενέχει κινδύνους και μπορεί να επιδεινώσει την κατάσταση του ασθενούς.
📚 Πηγές: ANDROMEDA-SHOCK, Andromeda-VEXUS, Pegasus trials
Πηγή: Ross Prager
