Πρώτη προσέγγιση – Πλάνο αντιμετώπισης
Η πρώτη επαφή με τον τραυματία ξεκινάει από την στιγμή που δεχόμαστε την κλίση στο τηλεφωνικό κέντρο του «ΕΚΑΒ».
Πριν κατεβάσουμε το ακουστικό συγκεντρώνουμε όσο περισσότερες πληροφορίες γίνεται για το είδος και τις συνθήκες του ατυχήματος, τον αριθμό των τραυματιών και την κατάσταση τους. Καλό θα είναι οι πληροφορίες να λαμβάνονται από ξεχωριστό πρόσωπο και να μην χάνεται χρόνος από τα άτομα που συμμετέχουν στην ομάδα διάσωσης, κάθε νέα πληροφορία μεταδίδεται από τον ασύρματο.
Όταν φθάσει πρώτο το ασθενοφόρο της περιοχής που έγινε το ατύχημα οι διασώστες πρέπει να είναι σε θέση να δώσουν σωστή περιγραφή για την κατάσταση του τραυματία και να προσφέρουν τις πρώτες βοήθειες.
Εάν ο τραυματίας είναι εγκλωβισμένος ειδοποιείται η ομάδα διάσωσης της πυροσβεστικής υπηρεσίας”.
Έχοντας όλες αυτές τις πληροφορίες, πριν φθάσουμε στον τόπο του ατυχήματος προσπαθούμε να απαντήσουμε στα παρακάτω ερωτήματα
α) Είναι δυνατή και ασφαλής η προσέγγιση στον τόπο του ατυχήματος;
β) Κινδυνεύει άμεσα η ζωή του τραυματία;
γ) Πρόκειται να χρειαστούμε επιπλέον βοήθεια;
Από την στιγμή που θα φθάσουμε στον τόπο του ατυχήματος κάνουμε αναγνώριση του χώρου προσπαθώντας να εντοπίσουμε οποιονδήποτε κίνδυνο θα μπορούσε να απειλήσει τον τραυματία ή τα σωστικά συνεργεία και να δώσουμε άμεσα λύση.
Τέτοιοι κίνδυνοι μπορεί να είναι τα διερχόμενα αυτοκίνητα, η ύπαρξη φωτιάς, επικίνδυνα υλικά στην γύρω περιοχή, πεσμένα ηλεκτρικά καλώδια, αναθυμιάσεις από τοξικά αέρια κ.λ.π.”.
Γίνεται γρήγορη εκτίμηση της κατάστασης που βρίσκεται ο τραυματίας, αναγνωρίζουμε τυχόν περιπτώσεις που χρειάζονται άμεση αντιμετώπιση.
Με την πρώτη ματιά παρατηρώντας τον τρόπο με τον οποίο αναπνέει ο ασθενής είμαστε σε θέση να προσδιορίσουμε εάν υπάρχει απόφραξη αεραγωγού, εάν έχουμε καλή αναπνευστική λειτουργία ή όχι.
Ψηλάφηση του σφυγμού μας ενημερώνει για την αιμοδυναμική κατάσταση του(προσοχή, σε περίπτωση αγγειοσύσπασης μπορεί να έχουμε απουσία περιφερικών σφύξεων).
Με την επισκόπηση του τραυματία είναι δυνατόν να
προσδιορίσουμε το είδος της κάκωσης.
Πχ. Ανισοκορία μπορεί να σημαίνει επισκληρίδιο ή υποσκληρίδιο αιμάτωμα,
ρινόρροια – κάταγμα βάσης του μετωπιαιου οστού,
ωτόρροια – κάταγμα λιθοειδούς.
Με την ερώτηση « είσαι καλά» προσδιορίζουμε γρήγορα την κατάσταση του επιπέδου συνείδησης.
Ο έλεγχος των κορών ως προς το μέγεθος τους και την αντίδραση στο φως θεωρείται αυτονόηητος για όλους τους τραυματίες.
Οι κινήσεις των οφθαλμών μπορεί να είναι παθολογικές λόγω:
1. καταστολής της λειτουργίας του στελέχους
2. αποσύνδεσης του στελέχους από περιφερικές οδούς
3. εστιακής βλάβης του στελέχους
4. βλαβών στις οδούς των έξω οφθαλμικών μυών
5. βλάβης στο αιθουσαίο σύστημα.
Οι κινήσεις των οφθαλμών συνεπώς παρέχουν χρήσιμες πληροφορίες σχετικά με την εστιακή βλάβη, μετά από σύγκρουση ή τις δευτερογενείς εξελίξεις της. Αντικατοπτρίζουν επίσης το βάθος του κώματος.
‘Όλα τα παραπάνω μπορεί να γίνουν συγχρόνως και δεν απαιτούν χρόνο μεγαλύτερο από 30 sec.
Αν κρίνουμε ότι υπάρχει κάποιο πρόβλημα με τις ζωτικές λειτουργίες ξεκινάμε ανάνηψη σύμφωνα με το Α,Β,C.
Η εκτίμηση των ζωτικών λειτουργιών πρέπει να είναι συνεχής σε όλη την διάρκεια της προνοσοκομειακής αντιμετώπισης.
Δεν πρέπει να ξεχνάμε ότι η κατάσταση των ασθενών δεν είναι σταθερή αλλά βρίσκεται σε μια δυναμική ισορροπία που ανά πάσα στιγμή μπορεί να αλλάξει (οι αλλαγές γίνονται συνήθως προς το χειρότερο).
Εξασφάλιση φλεβικών γραμμών μεγάλου εύρους ( εάν υπάρχει η δυνατότητα τοποθετούμε κεντρικό φλεβικό καθετήρα) και γρήγορη έναρξη χορήγησης υγρών είναι από τους πρωταρχικούς στόχους στην αντιμετώπιση του τραυματία.
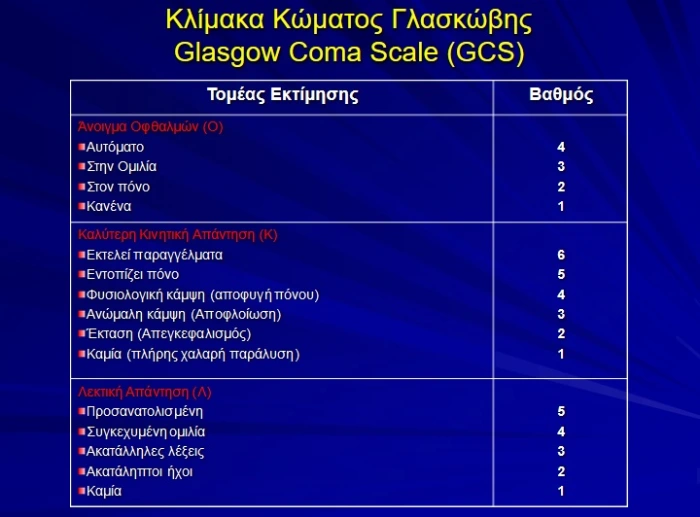
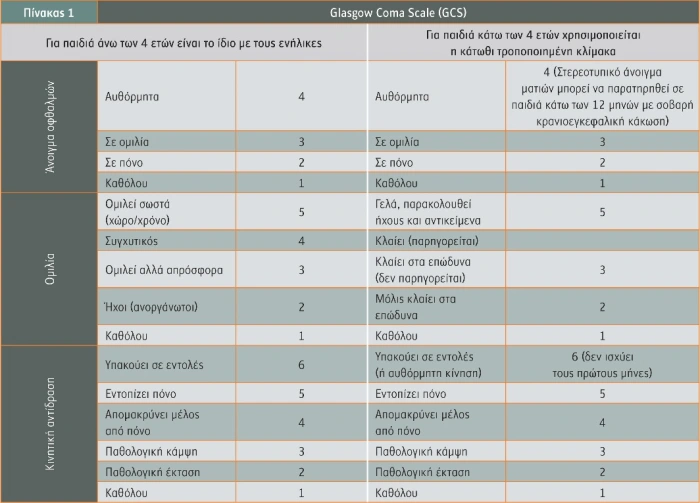
Ο πλήρης έλεγχος του επιπέδου συνείδησης γίνεται με την κλίμακα της Γλασκόβης (Glasgow Coma Score G. C. S.) η οποία ισχύει από το 1974.

Η εφαρμογή της είναι εύκολη, και η αξιολόγηση της αμέσως μετά την κάκωση πριν την εφαρμογή ιατρικών παρεμβάσεων, προδικάζει την βαρύτητα της ΚΕΚ και ίσως σε ένα βαθμό την εξέλιξη του τραυματία.
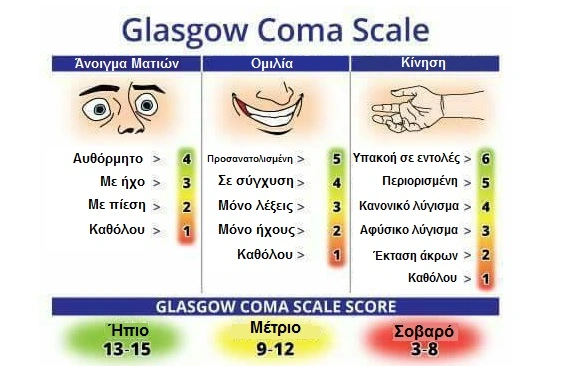
Η παραπάνω κλίμακα χρησιμοποιεί το άνοιγμα των ματιών, την κινητική αντίδραση, και την ομιλία με άθροισμα βαθμολογίας 3-15.
ΚΓ <8 είναι ένδειξη για καταστολή, διασωλήνωση, και ελεγχόμενο αερισμό του τραυματία σαν άμεσα μέτρα αντιμετώπισης της υποκείμενης ενδοκρανίου παθολογίας (αυξημένη ενδοκράνιος πίεση).
Χαμηλή ΚΓ μπορεί να οφείλεται και σε άλλους παράγοντες όπως κυκλοφορική καταπληξία, μέθη, χρήση τοξικών ουσιών, δεδομένα τα οποία σκόπιμα τα αγνοούμε στην προνοσοκομειακή φάση αντιμετώπισης.
ΚΓ=3 που συνοδεύεται από μυδρίαση χωρίς αντίδραση στο φως, η οποία δεν υποχωρεί μετά την χορήγηση χαταστολής, τη διασωλήνωση , και τον αερισμό, συμβαδίζει με συμπτωματολογία εγκεφαλικού θανάτου.
Εκτός από την ΚΓ υπάρχουν πολλά συστήματα αξιολόγησης του τραυματία με επικρατέστερο την κλίμακα τραύματος (Injury Severity Score: – I. S. S.) τα οποία δεν είναι επί του παρόντος να αναλύσουμε.
Το πρόβλημα είναι πιο πολύπλοκο όταν έχουμε να αντιμετωπίσουμε παραπάνω από έναν τραυματία, τότε από τις πρώτες ενέργειες που έχουμε να κάνουμε είναι η διαλογή ( triage ).
Μέσα σε μικρό χρονικό διάστημα πρέπει να αποφασίσουμε ποιόν τραυματία θα αντιμετωπίσουμε πρώτα και ποιον έπειτα.
Πιθανόν η καθυστέρηση στην αντιμετώπιση σε κάποιον ασθενή να σημαίνει κακή εξέλιξη η ακόμα και θάνατο. Στην βιασύνη μας και στην προσπάθεια να αντιμετωπίσουμε όλους του τραυματίες υπάρχει ο κίνδυνος να μην αντιμετωπίσουμε τους ασθενείc όπως πρέπει.
Ηθικά ιατρικά διλήμματα μας βασανίζουν και μπορεί να μας επηρεάσουν.
Πιστεύουμε ότι οι ενέργειες πρέπει να είναι ψύχραιμες και σωστές βασισμένες πάνω στην εμπειρία μας και στις ικανότητες μας.
Πρωταρχική αντιμετώπιση στους τραυματίες με απόφραξη αεραγωγού.
Τραυματίες που εμφανίζουν αναπνευστική δυσπραγία και υπογκαιμία, χρήζουν άμεσης αντιμετώπισης σε αντιδιαστολή με τραυματίες με χαμηλή κλίμακα Γλασκόβης αλλά με καλή αναπνοή και κυκλοφορία.
Έτσι ο τραυματίας με αμιγή ΚΕΚ, μπορεί να περιμένει για λίγο( εκτός εάν έχουμε μια γρήγορα επιδεινούμενη νευρολογική συμπτωματολογία) μέχρι να τοποθετήσουμε φλέβα στον διπλανό τραυματία με τα ανοικτά κατάγματα και την μεγάλη αιμορραγία (προ shock κατάσταση) αφού προηγούμενα κάποιος από την ομάδα διάσωσης (διασώστες του ΕΚΑΒ) τον έχει σκεπάσει, του χορηγεί οξυγόνο και αν υπάρχει η δυνατότητα του έχει τοποθετήσει φλεβική γραμμή και χορηγεί κρυσταλλοειδές διάλυμα, πράγματα τα οποία τις περισσότερες φορές γίνονται πριν την άφιξη του γιατρού στον τόπο του ατυχήματος.
Καταστάσεις καρδιακής ανακοπής πρέπει να αντιμετωπίζονται με καρδιοπνευμονική αναζωογόνηση (ΚΑΡΠΑ), με σκέψη για τη σκοπιμότητα προτεραιότητας, γιατί πρώτον ασθενής που κάνει καρδιακή ανακοπή από τον τραυματισμό θεωρείται νεκρός (συνήθως έχουμε κάκωση καρδιάς η ρήξη μεγάλων αγγείων), και δεύτερον ασθενής με διαπιστωμένη καρδιακή ανακοπή για περισσότερο από 10 λεπτά (πράγμα πολύ πιθανόν για την ελληνική πραγματικότητα) έχει αντένδειξη για ΚΑΡΠΑ λόγω των βλαβών στον εγκέφαλο (εξαίρεση αποτελούν τα παιδιά και ασθενείς που βρίσκονται σε πολύ χαμηλές θερμοκρασίες.
Αφού αντιμετωπίσουμε τα κύρια προβλήματα των τραυματιών, κάνουμε μια γρήγορη εξέταση των συνθηκών του ατυχήματος, και αν υπάρχει η δυνατότητα, χωρίς να χάσουμε χρόνο, συλλέγουμε πληροφορίες από τυχόν αυτόπτες μάρτυρες, έτσι ώστε να εξακριβώσουμε το μηχανισμό κάκωσης.
Δεν πρέπει να ξεχνάμε πρώτον ότι ορισμένα είδη κακώσεων έχουν ένα συγκεκριμένο μηχανισμό βλάβης, και δεύτερον ότι η κλινική εικόνα δεν ανταποκρίνεται πάντα στην έκταση του τραύματος (π.χ. ένας ασθενής που έχει πέσει από τον 4ον όροφο παρά το ότι φαίνεται καλά πιθανόν να έχει σοβαρότερες κακώσεις που θα δώσουν αργότερα συμπτωματολογία).
Αν υπάρχει η δυνατότητα (πράγμα ακατόρθωτο τις περισσότερες φορές) συλλέγουμε πληροφορίες (όχι σε βάρος της ταχύτητας αντιμετώπισης) σχετικά με το ιστορικό του ασθενούς.
Πιθανή εγκυμοσύνη, καρδιοπάθεια, ή χρόνια αποφρακτική πνευμονοπάθεια θα τροποποιούσε τον τρόπο αντιμετώπισης.
Αν υπάρχει η χρονική ασφάλεια και ο ασθενής έχει σταθεροποιηθεί, γίνεται πλήρης και σωστή κλινική εξέταση αφού αφαιρεθούν τα ρούχα του τραυματία, η οποία μας δίδει πληροφορίες για κακώσεις που δεν δεν έγιναν αντιληπτές από την πρώτη στιγμή.
Κάτω από τα ρούχα μπορεί να υπάρχουν τραύματα που αιμορραγούν, έξω στροφή σε κάποιο πόδι να σημαίνει υποκεφαλικό κάταγμα, κάποιος μώλωπας στη νεφρική χώρα να σημαίνει οπισθοπεριτονα’ίκό αιμάτωμα με μεγάλη αιμορραγία η οποία δεν φαίνεται.
Κατάγματα άκρων πρέπει να ακινητοποιούνται με την τοποθέτηση αερονάρθηκα και είναι αυτονόητο σε περίπτωση που έχουμε εξωτερική αιμορραγία πρέπει να ελέγχεται.
Τα τραύματα πρέπει να καθαρίζονται, αν δεν υπάρχει η δυνατότητα, αρκεί απλή κάλυψη με γάζες η καθαρό σεντόνι.
Πολλά από τα παραπάνω μπορεί να γίνουν κατά τη μεταφορά του ασθενούς στο νοσοκομείο, για εξοικονόμηση χρόνου.
Μερικά από αυτά που αναφέραμε παραπάνω δεν αφορούν τον κρανιοεγκεφαλικό ασθενή, όμως στον τόπο του ατυχήματος έχουμε να αντιμετωπίσουμε τον τραυματία (τις περισσότερες φορές πολυτραυματία) που μαζί με την ΚΕΚ μπορεί να έχει και αλλες κακώσεις, έτσι ο ασθενής αντιμετωπίζεται ολοκληρωμένα.
Αντιμετώπιση κρανιοεγκεφαλικού αρρώστου στον τόπο του ατυχήματος
Οι βασικοί θεραπευτικοί στόχοι στον ασθενή με ΚΕΚ είναι
α) υποστήριξη ζωτικών λειτουργιών
β) εξασφάλιση όσο το δυνατόν καλύτερων συνθηκών ανάνηψης για τον τραυματισμένο εγκέφαλο και
γ) Πρόληψη καταστάσεων που μπορεί να οδηγήσουν σε δευτερογενείς βλάβες
Βασικές αρχές που πρέπει να έχουμε κατά νου είναι ότι
1) οι πρωτογενείς βλάβες γίνονται από την κάκωση και δεν υπάρχει τρόπος να τις αντιμετωπίσουμε (τουλάχιστο σε προνοσοκομειακή φάση)
2) η θεραπεία αποδίδει τόσο περισσότερο όσο νωρίτερα αρχίζει
Η εξασφάλιση βατότητας αεραγωγού και καλής αναπνοής είναι ένα από τα σημαντικότερα μέτρα που πρέπει να λαμβάνουμε για την πρόληψη της υποξυγοναιμίας και της υπερκαπνίας σε ένα εγκέφαλο με ήδη επηρεασμένη την εγκεφαλική αιματική ροή(CΒF) και πιθανόν κάποιου βαθμού εγκεφαλικό οίδημα ( αυξημένη ενδοκράνιος πίεση -ICP).
Η ενδοτραχειακή διασωλήνωση παρέχει την μεγαλύτερη δυνατή ασφάλεια για τον αεραγωγό και μας δίνει την δυνατότητα για ελεγχόμενο αερισμό του τραυματία.
Αν και υπάρχουν βιβλιογραφικές αναφορές που προτείνουν την ρινοτραχειακή διασωλήνωση, πιστεύουμε ότι δεν πρέπει να εφαρμόζεται τουλάχιστο στον τόπο του ατυχήματος.
Ο τρόπος αυτός εγκυμονεί κίνδυνους( ιδιαίτερα σε βλάβες του σπλαγχνικού κρανίου) χωρίς να προσφέρει κανένα πλεονέκτημα.
Προσοχή στις κρανιοπροσωπικές κακώσεις, ο ασθενής συνήθως έχει καλό επίπεδο συνείδησης (ΚΓ:15) υπάρχει όμως μεγάλη αιμορραγία στην περιοχή του στοματοφάρυγγα, γεμάτο στομάχι από την κατάποση του αίματος και αυξημένος κίνδυνος
α) εισρόφησης αίματος και γαστρικού περιεχομένου,
β) απόφραξης αεραγωγού λόγω τοπικού οιδήματος,
γ) αδυναμίας διασωλήνωσης εάν προσπαθήσουμε μετά από αρκετές ώρες (είναι από τις περιπτώσεις που υπάρχει ένδειξη για τραχειοστομία αμέσως μετά την άφιξη του τραυματία στο νοσοκομείο ).

Η χρήση λαρυγγικής μάσκας είναι δυνατόν να μας φανεί χρήσιμη σε περιπτώσεις αδύνατης διασωλήνωσης, είτε λόγω προβλημάτων που σχετίζονται με τον τραυματία ( ανατομική κατασκευή)είτε λόγω δύσκολης προσπέλασης ( ασθενής εγκλωβισμένος).
Αν και σπάνια χρειάζεται, πρέπει να υπάρχει η δυνατότητα για μινι-τραχειοστομία.
Δεν πρέπει να διαφεύγει την προσοχή μας ότι οι περισσότεροι τραυματίες έχουν γεμάτο στομάχι και ο κίνδυνος εισρόφησης είναι υπαρκτός.
Τα γνωστά μέτρα πρόληψης (χειρισμός Sellick, αποφυγή αερισμού με μάσκα) είναι ιδιαίτερα χρήσιμα.
Αυτονόητο ότι η αναρρόφηση πρέπει να είναι σε ετοιμότητα.
Οι χειρισμοί πρέπει να είναι ήπιοι και να γίνονται με ιδιαίτερη προσοχή, πιθανών να έχουμε κατάγματα γνάθου, δοντιών, η κάκωση σπονδυλικής στήλης.
Τα αποπολωτικά μυοχαλαρωτικά λόγω της αύξησης που προκαλούν στην ενδοκράνιο πίεση, φρόνιμο είναι να αποφεύγονται, πρέπει όμως να υπάρχουν για περιπτώσεις δύσκολης διασωλήνωσης.
Τα μη αποπολωτικά μυοχαλαρωτικά μπορεί να χρησιμοποιηθούν, δεν είναι όμως απαραίτητα.
Σε περίπτωση που τα χρησιμοποιούμε πρέπει να είμαστε σίγουροι ότι ο τραυματίας δεν είναι μόνο παράλυτος αλλά έχει και επαρκή επίπεδα καταστολής και αναλγησίας.
Τα επίπεδα καταστολής πρέπει να είναι τέτοια έτσι ώστε ο τραυματίας να μην αντιδράσει στην διασωλήνωση, να ανέχεται τον τραχειοσωλήνα, να είναι εφικτή η εφαρμογή ελεγχόμενου αερισμού χωρίς όμως να έχουμε καρδιαγγειακή καταστολή και αιμοδυναμική επιβάρυνση.
Η διασωλήνωση πρέπει να γίνεται πάντα μετά από χορήγηση καταστολής, είναι καταστροφικό να την προσπαθήσουμε σε έναν άρρωστο ξύπνιο. Μόνο σε ασθενή με ΚΓ 3 δεν κρίνεται απαραίτητη η χρήση καταστολής.
Από μετρήσεις της ενδοκρανίου πιέσεως που έχουν γίνει στη ΜΕΘ έχει βρεθεί (ότι ακόμα και νοσηλευτικοί χειρισμοί στον τραυματία που δεν έχει επαρκή επίπεδα καταστολής αυξάνει τη ενδοκράνιο πίεση. Η αναλγησία θεωρείται απαραίτητη για την αντιμετώπιση του πόνου (οι ασθενείς συνήθως έχουν πολλαπλές κακώσεις) και γιατί μετριάζει την αιμοδυναμική και ορμονική απάντηση του οργανισμού στην κάκωση.
Τα φάρμακα που χρησιμοποιούμε πρέπει να είναι τέτοια που να βελτιώνουν την εγκεφαλική αιματική ροή και να μην αυξάνουν την την ενδοκράνιο πίεση.
Οι δόσεις πρέπει να τιτλοποιούνται ανάλογα με την γενικότερη κατάσταση του ασθενούς.
Οι περισσότερες ΚΕΚ δεν χρειάζονται χειρουργική επέμβαση και αντιμετωπίζονται συντηρητικά στην ΜΕΘ με λήψη μέτρων για αποφυγή των δευτερογενών βλαβών (καταστολή, αερισμός) δίνοντας την δυνατότητα στον τραυματισμένο εγκέφαλο για αποκατάσταση.
Τα μέτρα αυτά μπορεί να εφαρμοστούν στον δρόμο άμεσα μετά την κάκωση με πολύ καλύτερα αποτελέσματα για τον τραυματία.
Γνώριμο των ελληνικών νοσοκομείων όπου μεταφέρουμε τους πολυτραυματίες, είναι η άποψη (ευτυχώς λίγων γιατρών) ότι δεν μπορεί να εκτιμηθεί ο άρρωστος γιατί είναι σε καταστολή.
Γνώμη μας είναι ότι κρανιοεγκεφαλικός ασθενής το γρηγορότερο δυνατό πρέπει να μπαίνει σε συνθήκες γενικής αναισθησίας.
Η χορήγηση υγρών στον ασθενή με κρανιακό τραύμα είναι ένα κεφάλαιο με ιδιαίτερο προβληματισμό και αμφισβήτηση.
Η υπόταση σε έναν ασθενή με ΚΕΚ δεν είναι σπάνια και δεν οφείλεται πάντα σε υποοyκαιμία, όμως σκόπιμο είναι να ψάξουμε αλλού τα αιτία της και να μην βιαστούμε να την αποδώσουμε στη ενδοκράνιο παθολογία. όπως αναφέραμε παραπάνω τις περισσότερες φορές οι ασθενείς είναι πολυτραυματίες με πολλαπλές κακώσεις.
Υπόταση η οποία επιμένει η επιδεινώνεται μετά από χορήγηση υγρών σίγουρα δεν οφείλεται στην ΚΕΚ αλλά μάλλον από κάπου έχουμε απώλεια αίματος.
Δεν υπάρχει συγκεκριμένος κανόνας χορήγησης υγρών σε κρανιοεγκεφαλικό άρρωστο.
Βασικός σκοπός η επίτευξη αιμοδυναμικών στόχων για αιμοδυναμική σταθερότητα, και κατά επέκταση καλή άρδευση όλων των οργάνων και αποφυγή του shock’.
Από τις βασικές γνώσεις φυσιολογίας είναι γνωστό ότι ο οργανισμός του ανθρώπου όταν ανιχνεύσει απώλεια όγκου πυροδοτεί αντιρροπιστικούς μηχανισμούς( αγγειοσύσπαση, ταχυκαρδία) με σκοπό την την αιμάτωση των πολύτιμων οργάνων.
Σκοπός είναι χορηγώντας υγρά να μην δώσουμε στον οργανισμό την δυνατότητα να ανιχνεύσει υποογκαιμία, για να προλάβουμε την αλυσίδα αντιδράσεων που θα επιδεινώσει την κατάσταση του τραυματία.
Στον τραυματισμένο εγκέφαλο κύριο μέλημα μας είναι η αποφυγή, και η ελάττωση του εγκεφαλικού οιδήματος.
Η ωσμωτικότητα του διαλύματος που χορηγούμε είναι το κλειδί για αυτούς τους στόχουςι.
Τα υπέρτονα διαλύματα ( κρυσταλλοειδή και κολλοειδή) μπορεί να βοηθήσουν και λόγω της βελτίωσης της αιμοδυναμικής κατάστασης, και λόγω της πτώσης της Ι CP που προκαλούν.
Στο ΕΚΑΒ χρησιμοποιούμε το υπέρτονο διάλυμα NaCI 7, 5% σε δόση 3-5 ml/kg μετά την τοποθέτηση της πρώτης φλεβικής γραμμής, όσο γρηγορότερα γίνεται.
Χρήση των υπέρτονων διαλυμάτων δεν σημαίνει ότι δεν θα χορηγήσουμε άλλα υγρά, μας δίνουν όμως πίστωση χρόνου για την αποκατάσταση του όγκου, πετυχαίνοντας έναν εσωτερικό δανεισμό με την μετακίνηση υγρών από τον διάμεσο στον ενδαγγειακό χώρο.
Μετά την χορήγηση του υπέρτονου συνεχίζουμε με φυσιολογικό ορό Ringer.
Σακχαρούχα διαλύματα (DW 5 %) δεν έχουν θέση στον κρανιοεγκεφαλικο ασθενή και γενικότερα στον πολυτραυματία πρώτον γιατί είναι υπότονα (αύξηση ICP) και δεύτερον γιατί προκαλούν αύξηση στο σάκχαρο του όρου πράγμα επιζήμιο για τον τραυματισμένο εγκέφαλο.
Συνοψίζοντας τα μέτρα για την αντιμετώπιση του εγκεφαλικού τραύματος δεν έρχονται σε αντίθεση με τα μέτρα για την αντιμετώπιση των υπόλοιπων προβλημάτων.
Οι στόχοι μας
1) Διατήρηση και υποστήριξη των ζωτικών λειτουργιών
2) Εξασφάλιση ισορροπίας μεταξύ προσφοράς και κατανάλωσης οξυγόνου
3) Μη αντίληψη του Stress
Τα όπλα μας
1) Κατάλληλος αερισμός και οξυγόνωση
2) Σωστή ενυδάτωση
3) Επαρκή αναλγησία και καταστολή
ΚΡΠΗΡΙΑ ΜΕΤΑΦΩΡΑΣ ΤΟΥ ΤΡΑΥΜΑΤΙΑ ΣΕ ΝΕΥΡΟΧΕΙΡΟΥΡΙΊΚΗ ΚΛΙΝΙΚΗ
I. Ασθενής σε κωματώδη κατάσταση
2. Κατάγματα κρανίου, με ή χωρίς κλινική συμπτωματολογία
3. Επιδείνωση του επιπέδου συνείδησης
4. Διαταραχές στις κόρες (μέγεθος και αντίδραση στο φως)
Επιλογή νοσοκομείου μεταφοράς του τραυματία – κριτήρια μεταφοράς σε νευροχειρουργική κλινική
Μετά την σταθεροποίηση και αντιμετώπιση των διάφορων προβλημάτων του αρρώστου πρέπει να αποφασίσουμε σε ποιο νοσοκομείο είναι καλύτερα να μεταφερθεί.
Το νοσοκομείο που θα μεταφέρουμε τον ασθενή πρέπει να έχει την δυνατότητα για την αντιμετώπιση όλων των υπαρχόντων προβλημάτων του και ακόμη να υπάρχει η δυνατότητα για πλήρη διαγνωστικό έλεγχο.
Monitoring Προνοσκομειακά
Είναι γνωστό στον κόσμο της αναισθησιολογιας ότι το καλύτερο monitoring είναι ο γιατρός με την συνεχή παρουσία και παρακολούθηση του αρρώστου.
Όμως η ύπαρξη κάποιων μηχανημάτων παρακολούθησης καθίσταται απαραίτητη για την ασφάλεια του τραυματία.
Το καρδιοσκόπιο είναι απλό στην χρήση του και πολύ χρήσιμο για την στοιχειώδη εκτίμηση του καρδιακού ρυθμού (σκόπιμο είναι να συνοδεύεται με απινιδωτη).
Η ύπαρξη πιεσόμετρου με δυνατότητα αυτόματης αναίμακτης μέτρησης της αρτηριακής πίεσης επιτρέπει για καλύτερη εκτίμηση της αιμοδυναμικής εικόνας, (κατά την κίνηση του ασθενοφόρου είναι αδύνατη η μέτρηση με υδραργυρικό μανόμετρο).
Το παλμικό οξυγονόμετρο αποτελεί ίσως το πιο χρήσιμο εργαλείο για την παρακολούθηση του τραυματία, είναι όμως δυνατόν να έχουμε προβλήματα σε ασθενείς με περιφερική αγγειοσύσπαση λόγω χαμηλής θερμοκρασίας ή λόγω shock.
Σε τραυματίες με ελεγχόμενο αερισμό ο καπνογράφος ή το καπνόμετρο αποτελεί σημαντικό monitoring ιδιαίτερα σε ασθενή με ΚΕΚ στον οποίο θέλουμε να διατηρήσουμε μια σχετική υποκαπνία.
Ακόμη το τελοεκπνευστικο διοξείδιο του άνθρακος αποτελεί έναν έμμεσο δείκτη της καρδιακής παροχής.
Τα κλασικά πανεπιστημιακά μας συγγράμματα αναφέρουν την διούρηση σαν τη καρδιακή παροχή των πτωχών.
Ακόμη και σήμερα με την πληθώρα των μηχανημάτων για την παρακολούθηση του άρρωστου, παραμένει ένας καλός δείκτης της γενικότερης κατάστασης του.
Εάν η μεταφορά θα κρατήσει αρκετό χρονικό διάστημα σκόπιμο είναι η τοποθέτηση καθετήρα foley για την παρακολούθηση της διούρησης.
Όταν χρησιμοποιούμε αναπνευστήρα κατά την μεταφορά του τραυματία στο νοσοκομείο η ύπαρξη μανομέτρου και σπιρομέτρου στο αναπνευστικό κύκλωμα είναι απαραίτητο για την ασφάλεια του ασθενούς.
Όλα αυτά τα μηχανήματα πρέπει να είναι τοποθετημένα στο ασθενοφόρο με τέτοιο τρόπο έτσι ώστε και να μην πέφτουν όταν κινείται το όχημα, αλλά και να υπάρχει η δυνατότητα για αφαίρεση και μεταφορά στον τόπο του ατυχήματος.
Η παρακολούθηση του ασθενούς αρχίζει από την ώρα άφιξης στον τόπο του ατυχήματος και συνεχίζεται κατά την μεταφορά του.
Μεταφορά του τραυματία – ενημέρωση του νοσοκομείου υποδοχής
Η μεταφορά του τραυματία γίνεται αφού γίνει η πρώτη αντιμετώπισή του, έχοντας υπόψη ότι ορισμένα πράγματα είναι δύσκολο να τα κάνουμε όταν κινείται το ασθενοφόρο.
Η κίνηση του οχήματος πρέπει να είναι γρήγορη και προσεκτική με όλες τις ενδείξεις προτεραιότητας, αποφεύγοντας καταστάσεις που θα δημιουργήσουν δυνάμεις αδράνειας (επιβράδυνση – επιτάχυνση) και απότομες αναταράξεις (τυχόν λακκούβες στον δρόμο).
Για μεγάλες αποστάσεις θεωρείται αυτονόητο ότι πρέπει να υπάρχει η δυνατότητα για αερομεταφορά με ειδικά εξοπλισμένα ελικόπτερα – ασθενοφόρα.
Απαιτείται ιδιαίτερη προσοχή στην διατήρηση των φλεβικών γραμμών και στην σωστή θέση του τραχειοσωλήνα.
Μια από την φλεβικές γραμμές πρέπει να είναι άμεσα προσπελάσιμη για χορήγηση φάρμακων.
Ασθενείς με βαριές κακώσεις μπορεί να επιδεινωθούν στη μεταφορά, οι ενέργειές μας πρέπει να είναι γρήγορες και συντονισμένες.
Πριν την άφιξη στο νοσοκομείο είναι σημαντικό να ενημερώσουμε το τμήμα επειγόντων περιστατικών (ΤΕΠ) για την κατάσταση του τραυματία που μεταφέρουμε, ιδιαίτερα στις περιπτώσεις που κρίνουμε ότι χρειάζεται άμεση χειρουργική αντιμετώπιση.
ΣΤΟΙΧΕΙΑ ΠΟΥ ΠΡΕΠΕΙ ΝΑ ΜΕΤΑΒΙΒΑΖΟΝΤΑΙ ΣΤΌ ΤΕΠ ΠΡΙΝ ΤΗΝ ΑΦΙΞΗ ΤΟΥ ΤΡΛΥΜΑΤΙΑ
Ι. Ηλικία και Φύλο του θύματος
2. Αριθμός Θυμάτων
3.Μηχανισμός κάκωσης
4. Κατάσταση Ζωτικών Λειτουργιών
5. Νευρολογική Κατάσταση
6. Είδη και Βαρύτητα Κακώσεων
7. Παρεμβάσεις που έγιναν προνοσοκομειακά
8. Πιθανός Χρόνος Άφιξης (νέα ενημέρωση 5 λεπτά πριν την άφιξη)
Ο ασθενής πρέπει να φθάνει στο νοσοκομείο σταθερός αιμοδυναμικά, ενυδατωμένος, με καλό αερισμό και οξυγόνωση, χωρίς να πονάει, με καλή καταστολή ( εάν χρειάζεται), ικανοποιητική διούρηση, και εγκατεστημένες μεγάλου εύρους φλεβικές γραμμές.
Μετά την παράδοση και την ενημέρωση των εφημερευόντων στο ΤΕΠ, συμπληρώνεται πλήρες ενημερωτικό σημείωμα ενυπόγραφο με όλα όσα γνωρίζουμε για τον τραυματία και τις συνθήκες ατυχήματος, για τις παρεμβάσεις μας στον ασθενή καθώς και για την κατάσταση στην οποία τον παραδώσαμε στο νοσοκομείο. Το ενημερωτικό αυτό σημείωμα μπαίνει στον φάκελο του ασθενούς και τον συνοδεύει μέχρι την έξοδο του από το νοσοκομείο.
Π. ΚΑΖΑΜΙΑΣ -Β. ΓΡΟΣΟΜΑΝΙΔΗΣ
ΔΙΑΣΩΣΤΕΣ ΡΟΔΟΥ
