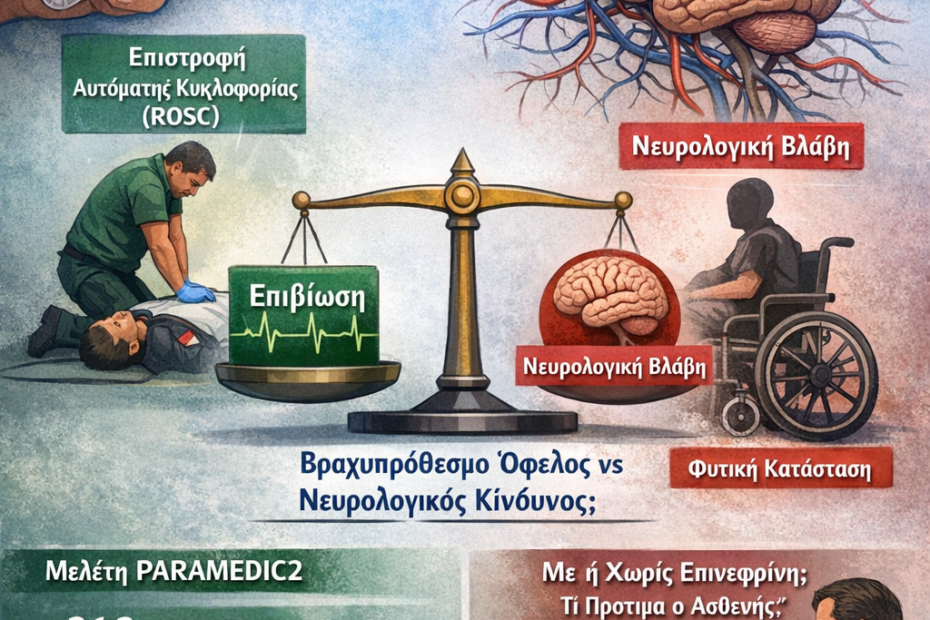
Η επινεφρίνη χρησιμοποιείται ευρέως στην καρδιακή ανακοπή επειδή αυξάνει τον αγγειακό τόνο, την αρτηριακή πίεση και τον καρδιακό ρυθμό, βελτιώνοντας την πιθανότητα επιστροφής της αυτόματης κυκλοφορίας (ROSC). Ωστόσο, ο ρόλος της παραμένει αμφιλεγόμενος. Τα δεδομένα από τη μελέτη PARAMEDIC2 και μεταγενέστερες αναλύσεις έδειξαν ότι, αν και η επινεφρίνη αυξάνει τα ποσοστά ROSC, δεν οδηγεί σε καλύτερη νευρολογική αποκατάσταση και ενδέχεται να επηρεάζει αρνητικά τη μικροκυκλοφορία του εγκεφάλου, προάγοντας παράλληλα τη συγκόλληση των αιμοπεταλίων. Τα ευρήματα αυτά έχουν οξύνει την κλινική και ηθική συζήτηση σχετικά με το αν η βελτίωση της βραχυπρόθεσμης επιβίωσης δικαιολογεί πιθανή βλάβη στη νευρολογική έκβαση.
Ευρήματα της PARAMEDIC2
Η τυχαιοποιημένη, ελεγχόμενη με placebo μελέτη PARAMEDIC2 συμπεριέλαβε 8014 ασθενείς με εξωνοσοκομειακή καρδιακή ανακοπή σε πέντε περιοχές υπηρεσιών επειγόντων περιστατικών του Ηνωμένου Βασιλείου. Οι ασθενείς τυχαιοποιήθηκαν να λάβουν 1 mg επινεφρίνης κάθε 3 έως 5 λεπτά ή φυσιολογικό ορό (placebo), χορηγούμενα ενδοφλεβίως ή ενδοοστικά μετά από αποτυχία αρχικής απινίδωσης. Το μελετώμενο φάρμακο ήταν οπτικά αδιακρίτως από τον φυσιολογικό ορό, ώστε να διατηρηθεί η τυφλοποίηση. Κριτήρια αποκλεισμού, όπως τραύμα, αναφυλαξία και άσθμα, εφαρμόστηκαν για τη μείωση συγχυτικών παραγόντων.
Το πρωτεύον καταληκτικό σημείο ήταν η επιβίωση την ημέρα 0. Δευτερεύοντα καταληκτικά σημεία περιλάμβαναν το ROSC και τη νευρολογική έκβαση, η οποία αξιολογήθηκε με τη τροποποιημένη κλίμακα Rankin (modified Rankin Scale) κατά την έξοδο από το νοσοκομείο.
Η επινεφρίνη αύξησε σημαντικά το ROSC σε σύγκριση με το placebo (36,3% έναντι 11,7%). Η επιβίωση στις 30 ημέρες ήταν επίσης υψηλότερη στην ομάδα της επινεφρίνης, αν και το απόλυτο ποσοστό επιβίωσης παρέμεινε χαμηλό. Μεταξύ των επιζώντων, σοβαρή νευρολογική βλάβη (modified Rankin Scale 4–5) ήταν συχνότερη στην ομάδα της επινεφρίνης (31,0%) σε σύγκριση με την ομάδα placebo (17,8%). Η ευνοϊκή νευρολογική έκβαση (modified Rankin Scale 0–3) δεν διέφερε σημαντικά μεταξύ των ομάδων (2,2% έναντι 1,9%).
Πολλοί ασθενείς επιτυγχάνουν ROSC μετά τη χορήγηση επινεφρίνης, αλλά επιβιώνουν με σοβαρή νευρολογική αναπηρία, συμπεριλαμβανομένης της μόνιμης εξάρτησης από φροντίδα ή φυτικής κατάστασης. Με αριθμό ασθενών που πρέπει να θεραπευθούν (number needed to treat) 112 για να επιτευχθεί ένας επιπλέον επιζών στις 30 ημέρες, η φαρμακολογική παρέμβαση προσφέρει σαφώς μικρότερο όφελος επιβίωσης σε σύγκριση με βασικά μέτρα, όπως η άμεση καρδιοπνευμονική αναζωογόνηση από παρευρισκόμενους.
Μεταγενέστερες αναλύσεις, συμπεριλαμβανομένων των ευρημάτων της μελέτης ADRE-TIME-LINE, έθεσαν επιπλέον ανησυχίες σχετικά με τα μεσοδιαστήματα χορήγησης. Ασθενείς που έλαβαν επινεφρίνη αυστηρά ανά 3 έως 5 λεπτά εμφάνισαν τα χαμηλότερα ποσοστά ROSC και ευνοϊκής νευρολογικής έκβασης σε σύγκριση με όσους έλαβαν δόσεις σε συντομότερα ή μεγαλύτερα διαστήματα. Στην εν λόγω ομάδα, το 99% των ασθενών που έλαβαν το φάρμακο στο τυπικό διάστημα 3–5 λεπτών παρουσίασαν κακή νευρολογική έκβαση, οριζόμενη ως Cerebral Performance Category 3–5. Παραμένει ασαφές αν εναλλακτικές στρατηγικές χρονισμού βελτιώνουν τα αποτελέσματα σε σύγκριση με το placebo.
Τρέχουσες Κατευθυντήριες Οδηγίες
Οι κατευθυντήριες οδηγίες του 2025 από το European Resuscitation Council συνεχίζουν να συστήνουν 1 mg επινεφρίνης κάθε 3–5 λεπτά κατά την προχωρημένη υποστήριξη ζωής (ALS). Αυτό έχει και νομικές προεκτάσεις, καθώς οποιαδήποτε απόκλιση από την οδηγία (πρότυπο ειδικότητας) πρέπει να αιτιολογείται επαρκώς.
Οι πρόσφατες επικαιροποιήσεις εστίασαν σε τεχνικές βελτιώσεις, όπως η προφόρτιση του απινιδωτή και η αλλαγή διανύσματος σε ανθεκτική κοιλιακή μαρμαρυγή, αντί να επανεξετάσουν τις νευρολογικές επιπτώσεις της επινεφρίνης.
Η επινεφρίνη δεν έχει επαναξιολογηθεί με επίκεντρο τα νευρολογικά αποτελέσματα. Αυτό αφήνει τους ιατρούς επειγόντων αντιμέτωπους με ένα πρακτικό δίλημμα κατά την αναζωογόνηση. Οι αλγόριθμοι θεραπείας προβλέπουν ταχεία χορήγηση, ωστόσο παραμένει ασαφές εάν ο επακόλουθος νευρολογικός κίνδυνος ευθυγραμμίζεται με τις προτιμήσεις των ασθενών. Τα ποσοστά επιβίωσης με ακέραιη νευρολογική λειτουργία δεν διέφεραν σημαντικά μεταξύ χορήγησης και μη χορήγησης επινεφρίνης, με ευνοϊκή νευρολογική έκβαση στις 30 ημέρες 2,2% στην ομάδα της επινεφρίνης και 1,9% στην ομάδα placebo.
Ηθικές Προεκτάσεις
Η τρέχουσα πρακτική αναδεικνύει ελλείψεις στον τρόπο εφαρμογής του προγραμματισμού φροντίδας στο τέλος ζωής (advance care planning). Οι προγενέστερες οδηγίες (advance directives) συχνά περιορίζουν τη λήψη απόφασης σε μια απλή επιλογή υπέρ ή κατά της αναζωογόνησης, χωρίς να εξετάζεται η αποδεκτή ποιότητα ζωής μετά από επιτυχή αναζωογόνηση. Ως αποτέλεσμα, οι προτιμήσεις σχετικά με παρεμβάσεις όπως η χορήγηση επινεφρίνης σπάνια λαμβάνονται υπόψη.
Επειδή οι ασθενείς σπάνια ερωτώνται αν θα αποδέχονταν επιβίωση με σοβαρή νευρολογική αναπηρία, τα τυποποιημένα πρωτόκολλα υπερισχύουν συχνά των ατομικών στόχων ζωής.
Η φροντίδα αναζωογόνησης με επίκεντρο τον ασθενή, ωστόσο, οφείλει να αναγνωρίζει ότι η επιβίωση δεν είναι απλώς τεχνική διαδικασία. Η χρήση της επινεφρίνης εισάγει έναν κίνδυνο που πολλοί άνθρωποι, σύμφωνα με δεδομένα ερευνών, απορρίπτουν ρητά: την επιβίωση με σοβαρή αναπηρία.
Το θεμελιώδες ερώτημα, επομένως, δεν είναι μόνο αν θα επιχειρηθεί αναζωογόνηση, αλλά και αν αυτή θα πραγματοποιηθεί με ή χωρίς επινεφρίνη, με τις τεκμαιρόμενες προτιμήσεις του ασθενούς να αποκτούν μεγαλύτερη βαρύτητα από την αυτόματη συμμόρφωση στο πρωτόκολλο.
Ο Horst Gross, MD, είναι ειδικός αναισθησιολόγος και ιατρός εντατικής θεραπείας. Σπούδασε δημοσιογραφία και ιατρική και εργάζεται ως κλινικός ιατρός και ιατρικός συγγραφέας.
Πηγή: medscape
Παναγιώτης Σπανός